
Косметические операции при наиболее часто встречающихся деформациях лица
Наиболее частая причина дефектов и деформаций различных органов и отделов лица - травматические повреждения, ожоги, реже остаточные явления после операции по поводу врожденных расщелин или удаления опухолей, последствия лучевой терапии, перенесенные заболевания (лепра, нома, туберкулезная волчанка кожи и т. д.), а также различного рода врожденные дефекты.
БРОВИ (дефекты и деформации). Встречающиеся изменения бровей можно разделить на две группы:
1) дефекты бровей: а) отсутствие одной или обеих бровей (полный дефект); б) отсутствие участка одной или обеих бровей (частичный дефект);
2) деформации бровей, т. е. смещение отдельных частей брови по отношению к естественному ее положению.
Лечение. В настоящее время применяют два способа замещения дефектов бровей: путем пересадки свободного трансплантата кожи, содержащего волосы, и лоскутом кожи на питающей ножке, взятым из височной области или второй брови. Использование трансплантата кожи рекомендуют при частичном или полном дефекте одной брови. Данный метод применяют при рубцовых изменениях кожи височных областей с нарушением роста волос. Операция замещения дефекта брови свободным трасплантатом кожи технически проста, но не всегда дает хороший косметический результат. Это связано с необходимостью использовать участок кожи полной толщи ввиду глубокого расположения волосяных луковиц, что снижает способность его к приживлению.
Для сокращения сроков восстановления кровообращения в трансплантате, а следовательно, для повышения его способности к приживлению проводят подготовку воспринимающего ложа, а также тренировку трансплантата. Установлено, что находящиеся в фазе пролиферации капилляры трансплантата способны быстрее образовать анастомозы с капиллярами воспринимающего ложа.
При выборе донорского участка необходимо учитывать направление роста волос и глубину расположения волосяных луковиц. Указанным требованиям в наибольшей степени отвечает кожа в области сосцевидного отростка височной кости.
Замещение дефектов бровей лоскутом кожи на ножке можно проводить несколькими способами: а) использовать лоскут на кожной ножке из височной области; б) использовать кожу височной области на филатовском стебле; в) использовать при дефекте обеих бровей лоскут с волосистой части головы на двух питающих ножках, содержащих ветви поверхностных височных артерий; г) использовать при дефекте одной и достаточно широкой другой брови лоскут из второй брови с ножкой, расположенной в области надпереносья; д) переместить из височной области в подкожном тоннеле участок кожи на ножке, содержащей поверхностную височную артерию и сопровождающие ее вены.
Хорошее кровоснабжение лоскута при использовании всех перечисленных методов обеспечивает полное его приживление. К недостаткам этих методов относятся чрезмерный рост волос в области лоскута, а также более бледная окраска его по сравнению с окружающими кожными покровами.
Замещение дефекта брови лоскутом кожи на ножке рекомендуют при полном дефекте обеих бровей. В случаях же одностороннего дефекта метод применяют только при выраженном росте волос здоровой брови.
При втором способе операции наибольшее распространение получил метод замещения дефекта брови лоскутом кожи височной области с использованием скрытой сосудистой ножки. Преимуществом его является одноэтапность операции (рис. 2).
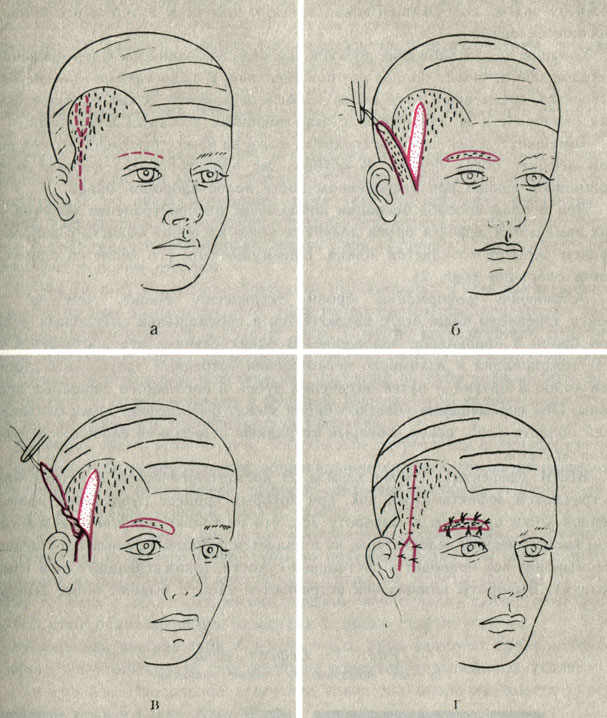
Рис. 2. Схема операции замещения дефекта брови лоскутом кожи височной области на скрытой сосудистой ножке. а - пунктирными линиями отмечены проекция поверхностно-височной артерии, участок кожи, необходимый для замещения дефекта брови, линия разреза кожи в области дефекта брови; б - произведен разрез кожи в области дефекта брови, выкроен лоскут кожи в височной области, включающий поверхностно-височную артерию и участок кожи для замещения дефекта брови; в - удалены излишки кожи в области питающей ножки лоскута; г - лоскут кожи перемещен в подкожном тоннеле и подшит к краям дефекта, рана височной области ушита
Устранение деформации брови технически проще, чем ее дефекта. Операция чаще всего заключается в перемещении смещенных участков брови в правильное положение. В одних случаях это достигается путем выкраивания и взаимного перемещения встречных треугольных лоскутов кожи, в других - путем иссечения рубца и послойного сшивания краев раны. При перемещении участков брови может быть дефект кожи близлежащей области (лоб, веко), который устраняют пересадкой свободного трансплантата кожи.
ВЕКИ (дефекты). Симптомы. В косметологической практике чаще встречаются дефекты кожи век, при которых процесс рубцевания поврежденной кожи приводит к вывороту век, что не только сопровождается тяжким косметическим недостатком, но и является функциональным нарушением. Несмыкание век приводит к постоянной сухости, травматизации глаза (пыль, воздух). Вывороты нижних век встречаются чаще и бывают более выражены, чем вывороты верхних век, так как последние частично защищены надбровными дугами и бровями.
Выделяют 4 степени выворота век: I степень - незначительное отстояние края века от глазного яблока; II степень - видна небольшая часть конъюнктивы; III степень - видна значительная часть конъюнктивы, но свод скрыт; IV степень - видна вся слизистая оболочка века и свод.
Лечение. При незначительных выворотах используется местная пластическая операция выкраивания кожного лоскута на ножке или перемещения встречных треугольных лоскутов (рис. 3). При более выраженных недостатках верхних и нижних век используют пересадку свободной кожи из заушной области или задней поверхности ушной раковины, наиболее соответствующей по цвету и толщине кожи век. Эти операции производят в специализированных медицинских учреждениях. В случае гибели всех слоев века с деформацией нижнеорбитального края глазницы осуществляют пластику филатовским стеблем.
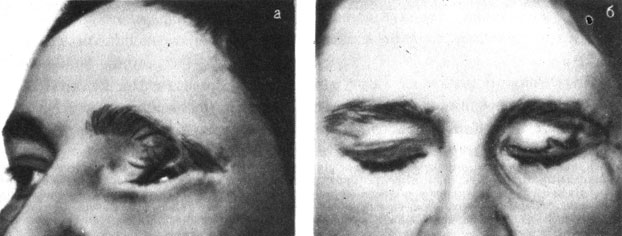
Рис. 3. Дефект века. а - до операции; б - после операции
ГУБЫ (врожденные и приобретенные деформации). Губы, являясь сложным подвижным органом ротовой области, во многом предопределяют своеобразие, выразительность и красоту лица. Поэтому всевозможные деформации и дефекты губ могут служить причиной психических переживаний больных. Ввиду этого целью пластических операций на губе должно быть восстановление всех ее элементов и функций. Нередко губы являются объектом восстановительных и корригирующих операций.
Двойная губа. Симптомы. Заболевание встречается преимущественно на верхней губе и обусловлено образованием складки слизистой оболочки на внутренней ее поверхности; выворот слизистой оболочки особенно заметен при натяжении верхней губы и улыбке.
Лечение. Складку слизистой оболочки иссекают двумя полуовальными разрезами от одного конца губы до другого, удаляя при этом избыточно развитую подслизистую клетчатку и слизистые железы (рис. 4). В некоторых случаях с целью сохранения уздечки губы складку слизистой оболочки иссекают окаймляющими разрезами с обеих сторон уздечки.
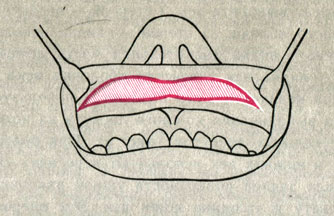
Рис. 4. Иссечение складки слизистой оболочки при двойной губе
Утолщенная нижняя губа. Симптомы. Губа занимает правильное положение, но утолщена за счет излишне развитой подслизистой ткани.
Лечение. Продольное иссечение слизистой оболочки вместе с подслизистой в виде клина (рис. 5).
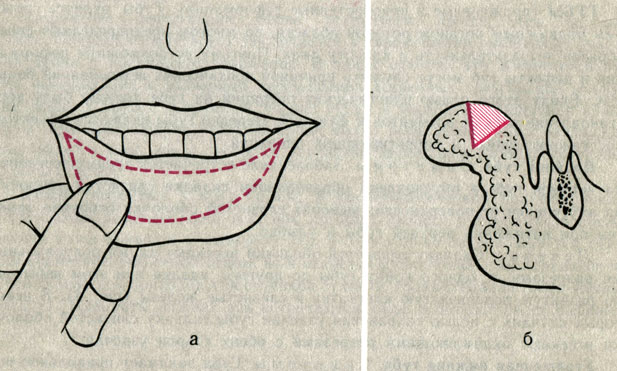
Рис. 5. Клиновидная резекция тканей нижней губы при ее утолщении. а - вид спереди; б - вид сбоку
Отвисание нижней губы. Симптомы. Нижняя губа на больной стороне не примыкает к зубной дуге, вывернута за счет вялости круговой мышцы и растянутости слизистой оболочки преддверия губы. Слюнотечение.
Лечение оперативное - клиновидное иссечение участка всей толщи губы (рис. 6).
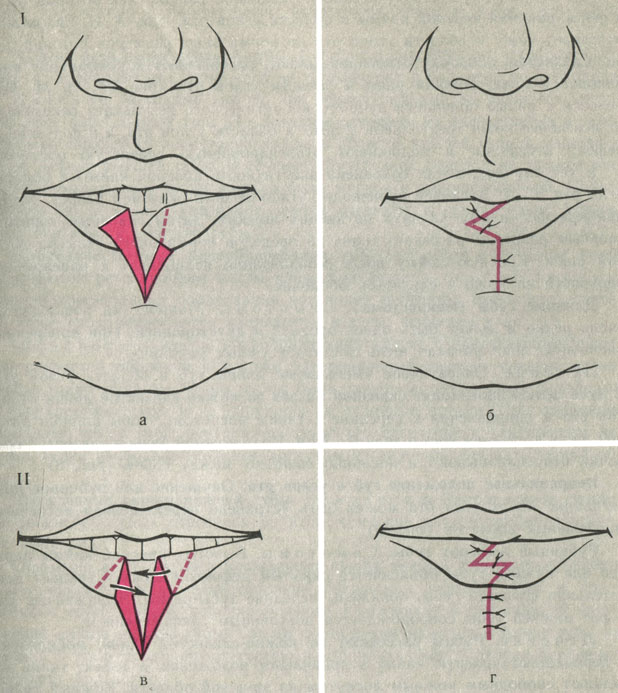
Рис. 6. Схема операции уменьшения нижней губы путем клиновидной резекции по Кручинскому (два варианта - I, II). а, б - образование клиновидного лоскута красной каймы в момент резекции губы; в, г - образование встречных треугольных лоскутов красной каймы после резекции губы
Короткие губы (микростома). Деформация ротовой щели, помимо обезображивания лица, вызывает затруднение приема пищи, речи и ухода за полостью рта. Деформация является обычно следствием травмы, ожога или заболеваний приротовой области (нома, сифилис, туберкулезная волчанка и др.).
Лечение. Существует несколько способов расширения ротовой щели и формирования красной каймы в области углов рта. Так, А. И. Евдокимов рассекает кожу в области углов рта до нормальных размеров ротовой щели. Слизистую оболочку отпрепаровывают, растягивают и равномерно подшивают к краю кожной раны в области углов рта (рис. 7). Н. М. Михельсон с целью получения лучшего косметического результата рекомендует иссечение кожи треугольной формы в области углов рта, а в полученный дефект втягивают и подшивают отпрепарованную слизистую оболочку.
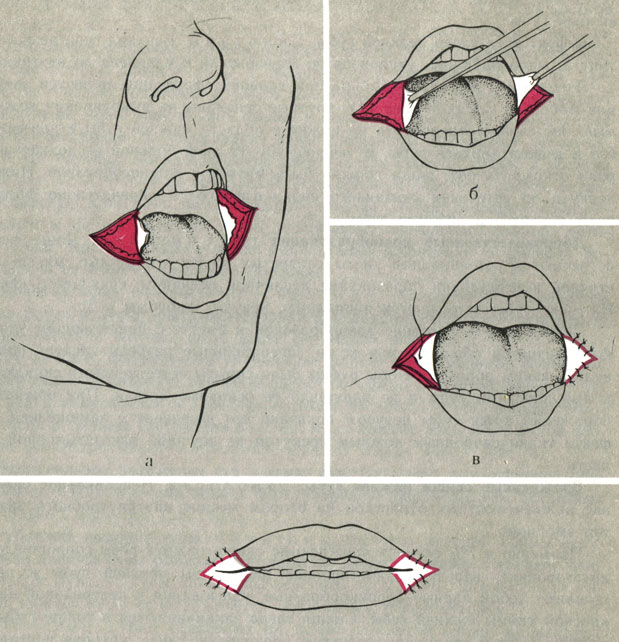
Рис. 7. Расширение ротовой щели по Евдокимову. Этапы операции (а, б, в, г)
В тех случаях, когда сохранена эластичность красной каймы в области угла рта, Г. А. Васильев производит углообразный сквозной разрез, оставляя красную кайму на двух питающих ножках. Затем сквозным горизонтальным разрезом рассекает ткань до пределов нормального размера ротовой щели. Красную кайму после мобилизации подшивают к раневой поверхности на коже и слизистой оболочке.
Длинные губы (макростома). Симптомы. Макростома наблюдается очень редко и может быть односторонней и двусторонней. При поперечной расщелине липа ротовая щель достигает ушных раковин
Лечение. Оперативное уменьшение длины губ в области углов рта. С этой целью производят сквозной разрез по кожно-слизистой линии от углов рта в направлении к середине с таким расчетом, чтобы ширина ротовой щели в среднем составляла 6-7 см. Края кожной раны и слизистой оболочки отпрепаровывают и послойно сшивают между собой (рис. 8).
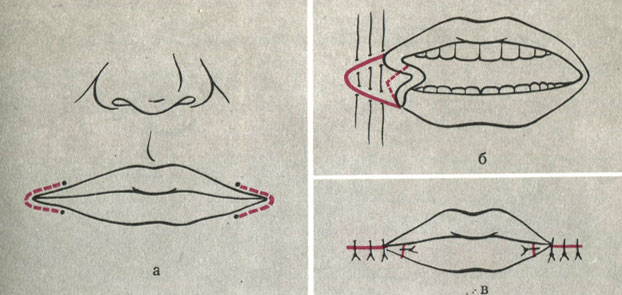
Рис. 8. Этапы операции расширения углов рта при макростомии. а - точками обозначено правильное положение углов рта, пунктиром - направление разрезов; б - слизистая оболочка угла рта мобилизована; пунктиром очерчен клинообразный участок слизистой оболочки, подлежащий иссечению; в - вид после зашивания ран
Неправильное положение губ и углов рта. Опущение или рубцовое подтягивание вверх угла рта может быть устранено перемещением встречных треугольных лоскутов (рис. 9).
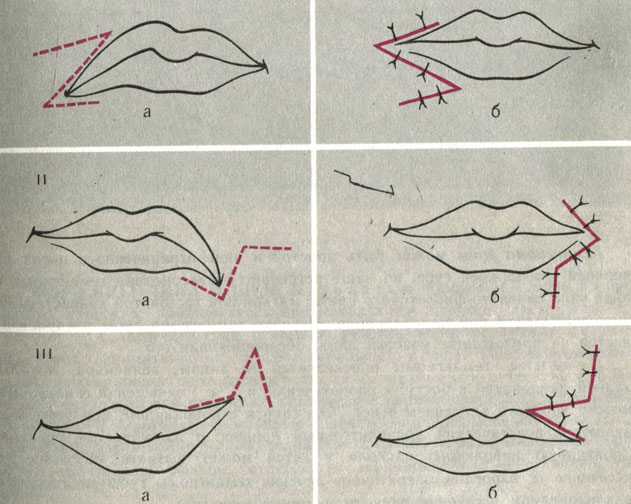
Рис. 9. Исправление положения углов рта путем перемещения встречных треугольных лоскутов (три варианта - I, II, III). а - до операции; 6 - после операции
Рубцовый выворот губы. Симптомы. Выворот красной каймы верхней или нижней губы объясняется скрытым дефектом кожи. Страдает двигательная функция губы, обнажены передние зубы-резцы. Выраженный выворот нижней губы сопровождается постоянным слюнотечением.
Лечение. Рубцы рассекают по кожно-слизистой линии, мобилизуют и перемещают красную кайму в правильное положение, а дефект ткани замещают свободным кожным лоскутом из заушной области. Кожный трансплантат выкраивают таких размеров, чтобы ниже красной каймы образовалась небольшая выемка. Для этого трансплантат подшивают матрацным швом к ложу.
С целью профилактики келоидных рубцов необходимы местная терапия лучами Букки, электрофорез с лидазой, введение эмульсии гидрокортизона под рубец, а также пирогеналотерапия (см. Рубцы).
Дефекты красной каймы губ. Симптомы. Косметический недостаток сочетается с нарушением герметизма полости рта и обнажением передних зубов-резцов.
Лечение. Изъян красной каймы губ может быть устранен с помощью мостовидного лоскута слизистой оболочки, выкроенного на внутренней поверхности противоположной губы (рис. 10). Питающую ножку лоскута отсекают через две недели и окончательно формируют красную кайму верхней и нижней губы.
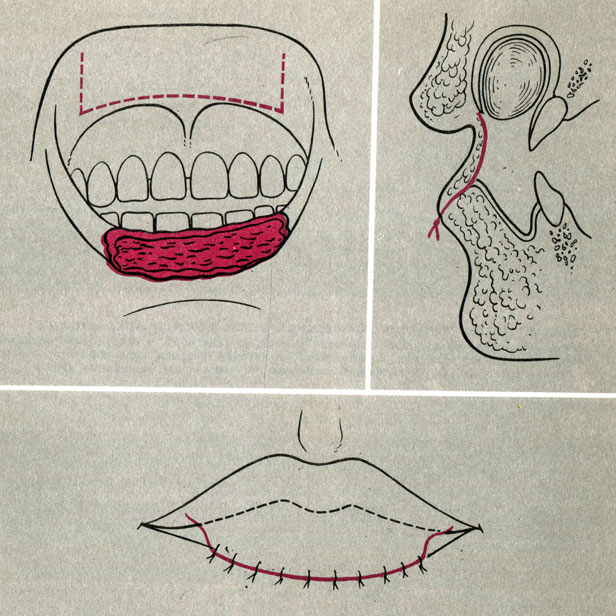
Рис. 10. Пластика дефекта красной каймы нижней губы лоскутом на ножке с верхней губы
Дефект всех слоев верхней губы. Симптомы. Верхняя губа резко натянута, малоподвижна, укорочена по горизонтали и удлинена по вертикали.
Лечение. Методами выбора при данной деформации являются операции Аббе или Слуцкой (рис 11), которые основаны на выкраивании кожно-мышечно-слизистого лоскута на ножке в области нижней губы и вшивании его в дефект верхней губы. В течение 10-12 дней больной не должен широко открывать рот; пища должна быть мягкой и кашицеобразной. Ножку лоскута по истечении указанного срока отсекают и окончательно формируют верхнюю и нижнюю губы.
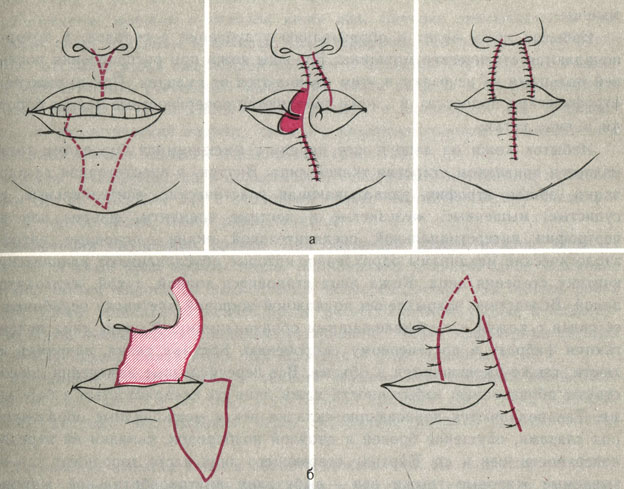
Рис. 11. Пластика дефекта тканей верхней губы лоскутом на ножке с нижней губы по Аббе (а) и Слуцкой (б)
Доброкачественные новообразования губ. Симптомы. Чаще всего встречаются ретенционные кисты слизистых желез - округлые, мягко-эластичной консистенции образования различной величины, синюшного цвета. На коже губы встречаются папилломы, невусы, фибромы и др.
Лечение - удаление новообразования вместе с прилегающим участком слизистой оболочки или кожи. Операционные разрезы следует производить таким образом, чтобы рубцы были скрыты естественными складками и выпуклостями губы и не нарушали ее основные детали. При обширном поражении кожи губы невусом показано его иссечение с замещением дефекта ткани свободным кожным лоскутом из заушной или затылочной области.
Врожденные свищи нижней губы. Этиология. Неправильное сращение нижнечелюстных отростков на втором месяце внутриутробного развития эмбриона.
Примерно в 7% случаев врожденные свищи нижней губы сопровождают двусторонние, изредка односторонние расщелины верхней губы и представляют собой парные воронкообразные образования в центральной части красной каймы нижней губы. Свищи слепо заканчиваются в толще губы на глубине 1 см и продуцируют густую Прозрачную слизь, которая постоянно беспокоит больного.
Лечение оперативное. Производят окаймляющий разрез вокруг обоих свищей и затем иссекают свищи полностью на всю глубину или же вшивают их выводные протоки в горизонтальный разрез на задней стенке нижней Губы.
Сосудистые опухоли губы. Лимфангиома губы, как правило, поражает распространенный участок внутренней поверхности губы. Если лимфангиома прорастает всю толщу губы, то наблюдается ее увеличение (макро-хейлия). Кожа над опухолью не изменена, в области красной каймы и слизистой оболочки пальпируется тестовидной консистенции образование без четких границ.
Лечение. Лимфангиому небольших размеров иссекают полностью. При обширном поражении тканей губы показано клиновидное иссечение отдельных участков опухоли.
Гемангиома губы может быть простой в виде ограниченного пятна на верхней или нижней губе, но чаще встречается кавернозная гемангиома в виде узла синевато-фиолетового цвета, мягкой или тестоватой консистенции, уменьшающаяся при надавливании. Нередко гемангиома губы распространяется на прилежащие участки лица, обезображивая его.
Лечение гемангиомы определяется ее типом, величиной, локализацией, тенденцией к росту, к кровотечению и т. д. Уменьшения гемангиомы можно добиться введением в нее 70% спирта с новокаином, при этом развиваются асептический воспалительный процесс и запустевяние сосудов. Спонтанную инволюцию опухоли у детей может вызвать частичное ее иссечение. У взрослых оперативное лечение гемангиомы губы заключается в клиновидном иссечении опухоли и уменьшении губы.
МОРЩИНЫ ЛИЦА И ШЕИ. Этиология. Морщины - один из признаков старения. Раньше всего они появляются на лице, шее, руках, что связано с воздействием на открытые участки кожи различных внешних факторов (климатических, профессиональных и др.). Преждевременному появлению морщин способствуют также различные соматические заболевания, резкая потеря веса тела, психические переживания, злоупотребление алкоголем и никотином. В молодом возрасте морщины нередко появляются при повышенной мимике лица, излишнем гримасничанье. В области морщин кожа значительно тоньше, отсутствует зернистый слой и сглажены сосочки.
Патогенез. Механизм развития морщин сложен и разнообразен. По характеру генеза можно выделить две группы морщин: динамические и статические. Под динамическими морщинами следует понимать бороздки кожи, являющиеся результатом постоянно повторяющихся сокращений мимической мускулатуры лица. С возрастом кожа теряет свою эластичность и постепенно перестает возвращаться к исходному положению, в котором она была до сокращения мышцы, а появившаяся при сокращении складка кожи полностью не расправляется. Динамические морщины всегда располагаются в поперечном направлении по отношению к длине мимической мышцы.
Избыток кожи ведет к образованию углублений и складок, в которых появляются статические морщины. Борозды кожи при расправлении последней пальцами не исчезают и этим отличаются от складок. При выраженных атрофических процессах в коже появляются поверхностные мелкие бороздки в виде сетки.
Избыток кожи на лице и шее наряду с имеющимися бороздами также является признаком старения тканей лица. Внутри- и внеклеточная дегидратация, общая атрофия, захватывающая эластические, эпителиальные, сосудистые, мышечные, железистые и костные элементы, фиброз или гипертрофия интерстициальной соединительной ткани - основные патофизиологические механизмы одряхления, которые обусловливают клиническую картину старения лица. Кожа лица становится тонкой, сухой, желтоватой, вялой. Вследствие разрыхления подкожной жировой клетчатки ослабляются ее связи с кожей и глубжележащими образованиями. Мышцы лица подвергаются фиброзу и постепенному укорочению. Костные ткани, например челюсти, также уменьшаются в объеме. Все перечисленные изменения способствуют образованию избыточности кожи лица со складчатостью и бороздами. Так появляются нависающие складки век и мешковидные образования под глазами, опущение бровей и двойной подбородок, складки на передней поверхности шеи и др. Картину стареющего лица часто дополняют так называемые жировые грыжи век - выбухания внутриорбитальной жировой клетчатки.
Учитывая неравномерность развития морщин в различных отделах лица, принято выделять следующие клинические формы: морщины и складки кожи лба, опущение бровей, морщины и складки кожи верхних или нижних век, жировые грыжи нижних век, морщины и складки кожи висков, морщины и складки кожи щек, морщины и складки кожи шеи, комбинированные формы.
Показания и противопоказания к лечению. При определении местных показаний к оперативному лечению особая тщательность необходима у пациентов с морщинами в области век, где правильное определение избытков кожи возможно лишь в положении максимального физиологического расправления кожи (при сомкнутых веках для верхних век и взгляде вверх - для нижних век). Несоблюдение этих правил может повлечь за собой возникновение в послеоперационном периоде выворота нижних век.
При выраженной жировой клетчатке на лице операции малоэффективны. Амбулаторно оперативное вмешательство проводят пациентам в возрасте до 55 лет, лицам старшего возраста - в стационарных условиях.
Обезболивание. Косметические операции в области лица и шеи в амбулаторных условиях предпочтительно производить под местным обезболиванием. В стационарных условиях можно применять наркоз, к отрицательным моментам которого следует отнести возможности излишнего иссечения кожи вследствие расслабления лицевой мускулатуры.
Устранение морщин и складок кожи лба. Лечение заключается в рассечении кожи над лбом в волосах или в пределах лба перед линией роста волос, отслойке кожи над лобной мышцей и апоневрозом, отслойке мышцы над надкостницей, рассечении мышцы по линии разреза и от его концов к концам бровей с низведением лобной мышцы и апоневроза лба. Дополнительный косметический эффект связан с поднятием бровей и уменьшением нависания кожи в области верхних век (рис. 12).
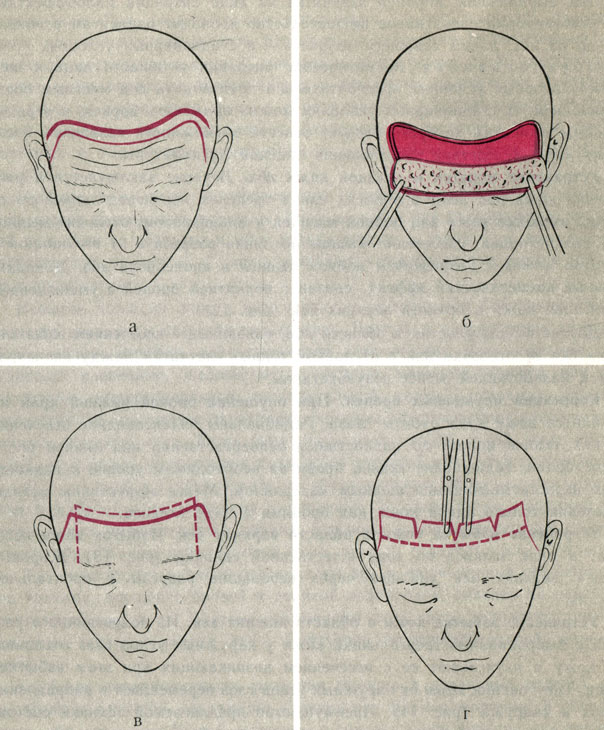
Рис. 12. Этапы операции в области лба. а - разрез кожи; б - отслойка кожи; в - граница рассечения мышцы с апоневрозом; г - натяжение кожи и иссечение избытков
Другие вмешательства в области лба, связанные с иссечением избытков кожи без ее отслойки или с отслойкой только клетчатки между апоневрозом и надкостницей, менее результативны.
Коррекция опущенных бровей. При опущении бровей нижний край их находится ниже края орбиты глаза. Рациональны эллипсовидное иссечение мягких тканей вплоть до надкостницы непосредственно над линией роста волос брови, подшивание тканей брови на необходимом уровне к надкостнице нерассасывающимся шовным материалом. Менее эффективны методы иссечения только одной кожи над бровями в виде эллипса.
Устранение избытка кожи в области верхних век. Избыток кожи иссекают в виде эллипса по ходу естественной складки (рис. 13). Жировые грыжи верхних век удаляют через небольшие разрезы в орбитальной фасции.
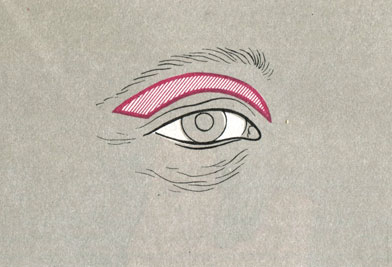
Рис. 13. Схема разрезов в области верхних век
Устранение избытка кожи в области нижних век. Из подресничного разреза с выкраиванием треугольника кожи у наружных углов глаз отслаивают кожу и натягивают ее с иссечением возникающих при этом избытков кожи. Треугольник кожи от наружных углов глаз перемещают в направлении вверх и кнаружи (рис. 14). Преимущество предлагаемой техники состоит в более полном использовании пластических свойств кожи, в уменьшении натяжения тканей по линии шва и надежном предотвращении образования выворота нижних век и развития эпикантуса у наружных углов глаз.
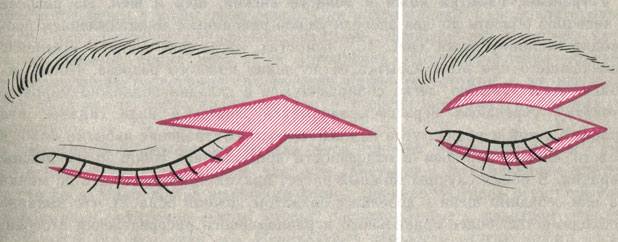
Рис. 14. Схема разрезов в области нижних век
Жировые грыжи нижних век удаляют, разъединяя волокна круговой мышцы глаза и орбитальной фасции в трех местах расположения жира - в наружных, средних и внутренних участках век. Наличие только жировых грыж нижних век без избытков кожи является показанием для проведения подресничного разреза от одного угла глаза к другому с отслойкой кожи и удалением жира. Хороший косметический результат получают и при удалении жировых грыж век из очень небольших ("штыковидных") разрезов кожи непосредственно над скоплениями жировой клетчатки.
Устранение избытка кожи в области висков, щек и шеи. Из разреза от височной области до шеи впереди ушной раковины с ее окаймлением производят отслойку кожи (рис. 15), гемостаз, натяжение кожи и иссечение возникающего при этом избытка ее по линии кожного разреза. После отслойки кожи дряблую, легко собирающуюся в складки подкожно-жировую клетчатку укрепляют нерассасывающимися швами в виде складок над скуловой дугой и вблизи угла нижней челюсти. Устранение избытка кожи в области висков или шеи в отдельности представляет собой часть данной операции. В обоих случаях кожный разрез приходится продлевать до мочки уха или середины щеки у козелка с захватом щечной области, что вызвано необходимостью более правильного и равномерного распределения отслоенной кожи.
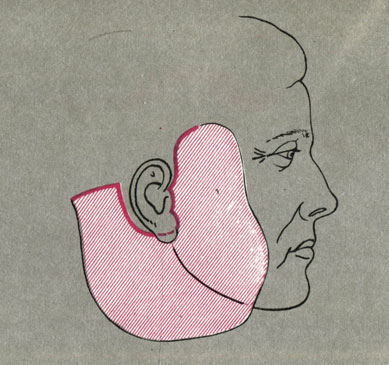
Рис. 15. Схема разрезов и область отслойки кожи при операции в области висков, щек и шеи
ДЕФОРМАЦИИ НОСА. Горб носа. Этиология и патогенез. Деформация носа в виде горба может быть как врожденного, так и приобретенно-травматического характера. Врожденный горб носа появляется во втором десятилетии жизни, и, как правило, занимает область косто-хрящевой спинки носа. Горб носа травматического характера возникает в результате избыточного образования костной мозоли или смещения отломков. Травматический горб в зависимости от места расположения может вызывать различную клиническую картину.
Симптомы. Горб спинки образует выпуклую линию профиля. Горб бокового отдела носа характеризуется искривлением костного отдела, выраженная костная мозоль спинки и скатов носа характеризуется "бочкообразной" деформацией носа.
Лечение. Тактика и техника хирургического вмешательства при удалении врожденных и травматических горбов зависит от этиологии деформации. В отличие от ранее применявшихся наружных разрезов кожи в области спинки и боковых скатов в настоящее время используют эндоназальные разрезы.
При лечении травматических горбов носа применяют методы, предусматривающие: а) удаление горба за счет снятия костно-хрящевых избытков в области спинки носа (рис. 16); б) уменьшение высоты носа за счет вдавливания кзади костно-хрящевой пирамидки (рис. 17).
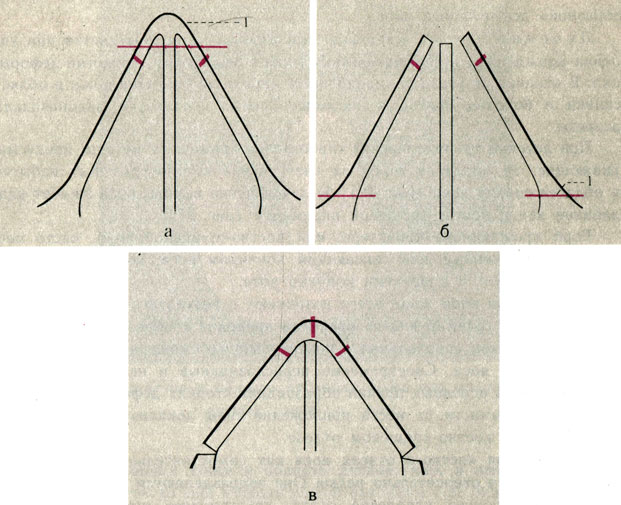
Рис. 16. Схема удаления костно-хрящевого горба носа. а, 1 - участок, подлежащий удалению; б, 1 - линии боковой остеотомии; в - вид носа после удаления горба и боковой остеотомии
Горб врожденного характера, или костно-хрящевой горб, часто сочетается с удлиненным или свисающим кончиком носа, поэтому при своем удалении требует и коррекции кончика носа.
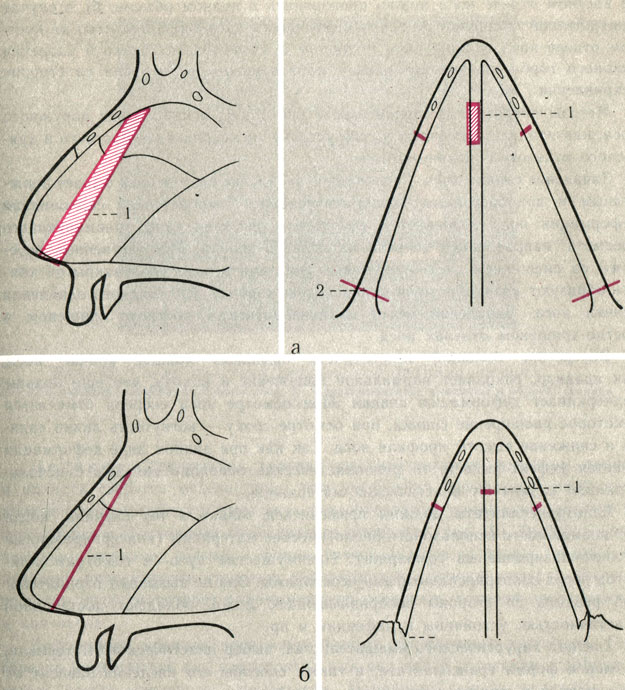
Рис. 17. Схема понижения высокой спинки носа методом вдавления. а, 1 - участок перегородки, подлежащий удалению; 2 - линии боковой остеотомии; б - вид носа после смещения его сзади
Искривления носа чаще всего возникают в результате травмы. Боковое действие силы травмирующего предмета приводит к образованию множественных переломов (продольные и поперечные) со смещением костно-хрящевых отломков носа. Своевременно нераспознанные и нелеченные травмы носа - одна из основных причин образования стойких деформаций. Искривления в зависимости от места приложения силы локализуются в костном, хрящевом или костно-хрящевом отделе.
Искривления костного отдела носа как самостоятельный вид деформации встречается относительно редко. Они подразделяются на односторонний горб, одностороннее вдавление ската, двустороннее искривление скатов и искривление корня носа. При устранении этих искривлений показана мобилизующая остеотомия. Количество линий остеотомии и их направление зависят от характера смещения и степени деформации костных отломков.
Искривления хрящевого отдела носа широко встречаются как самостоятельный вид деформации, так и в сочетании с искривлением костной части носа. Наибольшие изменения формы хрящевого отдела носа вызывают деформации четырехугольного хряща, расположенные в переднем отделе и в области нижнего края его. Искривления переднего отдела хряща всегда приводят к деформациям хрящевой спинки, а в сочетании с изменениями нижнего края - к деформациям кончика носа. В зависимости от положения четырехугольного хряща искривления хрящевой части носа подразделяются на подвывих и искривления С- и S-образной формы.
Такие искривления особенно часто вызывают нарушение носового дыхания, наиболее выраженное при S-образной деформации хрящевой перегородки.
Способы хирургического вмешательства на перегородке носа при искривлениях его хрящевой части значительно отличаются от методов, применяемых в отоларингологической практике при нарушениях носового дыхания. Широко распространенный метод резекции перегородки по Киллиану оказывается непригодным, если искривление расположено под самой спинкой или в области нижнего края хряща, т. е. там, где хрящ перегородки по данному способу не подлежит резекции. В этих случаях надо пользоваться оперативными способами, которые оставляли бы нерезицируемой значительную часть перегородки, что крайне необходимо для сохранения хрящевой опоры носа.
Оперативные вмешательства на четырехугольном хряще, применяемые для устранения деформаций наружного носа, подразделяются на консервативные и радикальные. Консервативные методы лечения: мобилизация и частичная резекция деформированных участков хряща с односторонней отслойкой слизисто-надхрящничного лоскута; радикальные - двусторонняя отслойка слизистой оболочки перегородки с полной резекцией перегородочного хряща и последующей пластикой хрящевой части носа аутохрящом или гомотрансплантатами.
Искривление костно-хрящевого отдела носа - наиболее часто встречающийся вид деформации. Чаще всего отмечается искривление костного отдела с подвывихом перегородочного хряща. С- и S-образное костно-хрящевое искривление. Тактика и методы хирургического вмешательства при устранении костно-хрящевых искривлений носа складываются не только из приемов устранения искривлений костного и хрящевого отделов, описанных выше, но имеют ряд особенностей: а) если в результате операции на перегородке носа сохраняется ее достаточная опора, то вмешательство на костном отделе носа можно производить в полном объеме; б) в случае вынужденной обширной резекции перегородки носа вмешательство на костном отделе носа должно быть щадящим и заключаться только в удалении бокового горба или же проведении мобилизующей остеотомии на стороне искривления.
Методы оперативных вмешательств при общих искривлениях наружного носа, как правило, включают в себя устранение искривления костного и хрящевого отделов, описанное выше.
Западение спинки носа. Седловидное западение спинки носа бывает врожденным и приобретенным (травматическим). Приобретенная седловидная деформация носа возникает в результате действия силы травмирующего предмета, направленной спереди на область спинки. Множественные переломы со смещением костно-хрящевых участков в виде "полузакрытой книги" образуют разнообразную клиническую картину седловидного западения спинки носа. Западения могут локализоваться в костном, хрящевом и костно-хрящевом отделах носа.
Вследствие большой эластичности крыльных хрящей кончик носа, как правило, сохраняет нормальное положение и высоту, что еще больше подчеркивает деформацию спинки. При осмотре носа спереди отмечается некоторое расширение спинки, при осмотре сбоку - вогнутость линии спинки и снижение высоты профиля носа. Так как при данном виде деформации имеется дефект тканей, то ринопластические операции связаны с использованием различных пластических материалов.
Аллотрансплантаты должны применяться только в тех случаях, когда нет возможности использовать биологические материалы (консервированный и лиофилизированный гомохрящ). Преимущества ауто- и гомотрансплантатов перед аллотрансплантатами неоспоримы. Они не вызывают отрицательной реакции со стороны воспринимающего ложа, обладают достаточной пластичностью, устойчивы к инфекции и пр.
Тактика хирургического вмешательства, выбор пластического материала, размер и форма трансплантата, а также способы его введения зависят от локализации и степени деформации носа. Незначительные западения в костном отделе спинки носа могут быть устранены при помощи мобилизующей боковой остеотомии, по линии старого перелома и в области костной перегородки, а в хрящевом - пластикой местными тканями. Значительные западения требуют устранения при помощи трансплантатов (рис. 18).
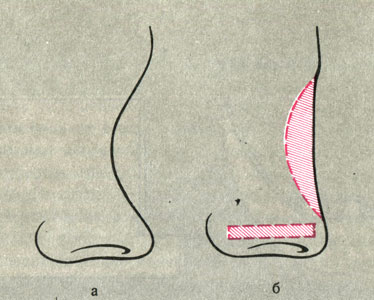
Рис. 18. Схема пластики седловидной деформации носа. а - седловидная деформация спинки носа; б - трансплантаты помещены в область спинки и перегородки носа
Уплощение хрящевого отдела носа, сочетающееся с недоразвитием основания грушевидного отверстия. Симптомы. Характерно уплощение спинки и кончика носа, втяжение кожной перегородки, горизонтальное расположение ноздревых отверстий, выраженность носогубных складок. При осмотре сбоку определяется снижение высоты носа в хрящевом отделе, носогубной угол острый, что также подчеркивает степень деформации. Отмечается недоразвитие тела верхней челюсти с нарушением прикуса, резко выраженными носогубными складками.
Лечение. Деформация связана со значительным дефектом тканей в области среднего отдела лица; при устранении деформации необходим пластический материал в виде двух трансплантатов, помещенных в области перегородки и в основание грушевидного отверстия (рис. 19). Выбор пластического материала, размер и форма трансплантатов, а также способы их введения определяются степенью деформации и тактикой хирурга. Вмешательство предусматривает одномоментную операцию, которая производится в два этапа.
Рис. 19. Схема пластики недоразвитого основания грушевидного отверстия и уплощенного хрящевого отдела носа. а - полукольцевидный трансплантат; б - перегородочный трансплантат; в - пластика спинки носа и грушевидного отверстия до операции; г - после операции
Деформации кончика носа чаще бывают врожденного характера. Они нередко встречаются как самостоятельный вид или в сочетании с деформациями костно-хрящевого отдела носа. Изменение формы, величины или положения больших крыльных хрящей приводит к таким деформациям кончика носа, как расширение, выстояние, уплощение и свисание. Оперативные вмешательства при данных деформациях лучше производить через эндоназальные разрезы.
Расширение кончика носа встречается отдельно или при общей гипертрофии носа. Характерно увеличение угла, образованного медиальной и латеральной ножками крыльного хряща. Хрящи, как правило, имеют нормальную форму и толщину. При коррекции широкого кончика носа резецируют место перехода медиальной ножки в латеральную.
Выстоящий кончик носа образуется в результате чрезмерного выпячивания кпереди больших крыльных хрящей. Угол, образованный между медиальными и латеральными ножками, обычно бывает нормальным. При коррекции выстоящего кончика резецируют участки хряща из области медиальной и латеральной ножек в поперечном направлении. Ширина удаленных полосок хряща определяет степень понижения кончика носа.
Уплощение кончика носа чаще всего сопровождается расширением спинки. При этой деформации наблюдается некоторое недоразвитие крыльных хрящей, а угол, образованный медиальной и латеральной ножками, увеличен. При коррекции уплощенного кончика носа между медиальными ножками помещают трансплантат в виде столбика ("стропилки"). Арки крыльных хрящей приподнимают на необходимую высоту и сшивают между собой П-образным кетгутовым швом.
Свисающий кончик встречается при удлинении носа. Латеральные ножки крыльных хрящей увеличены в размерах, а медиальные, входящие в состав кожной перегородки, вместе с верхней губой составляют острый угол, который подчеркивает свисание кончика носа. Задачами оперативного вмешательства при данной патологии являются: мобилизация медиальных ножек и насаживание их на дистальный отдел четырехугольного хряща, а также резекция верхнего края латеральной ножки и сшивание ее с треугольным хрящом. При иссечении отдельных участков крыльных хрящей сшивание их необязательно, так как хорошо мобилизованная кожа кончика способствует хорошей адаптации краев хряща. Разрезы слизистой оболочки полости носа ушивают тонкими кетгутовыми швами.
Носовые ходы равномерно заполняют марлевыми тампонами, которые меняют раз в сутки. Снаружи накладывают фиксирующую повязку на 5-7 сут.
Сочетанные деформации носа. Наибольшее обезображивание носа отмечается при сочетании всех трех основных видов стойких деформаций: горба, искривления и западения. При этих деформациях изменены обычно почти все анатомические части носа: носовые кости, лобные отростки верхней челюсти, треугольные, крыльные и четырехугольные хрящи. Нарушение функции носового дыхания при сочетанных деформациях носа в связи с особенно грубыми изменениями хрящевой части перегородки выражены значительно резче, чем при других видах деформации. Методы оперативных вмешательств при сочетанных деформациях носа складываются из отдельных способов хирургического лечения более простых деформаций, описанных в соответствующих разделах (горб, искривление, западение).
Дефекты носа могут быть полными (тотальными) и частичными (субтотальными). В косметологической практике чаще встречаются частичные дефекты носа, которые в свою очередь могут быть подразделены на изолированные дефекты хрящевого отдела носа (крыла, кончика и перегородки носа) и сочетанные дефекты этого отдела.
По глубине повреждения тканей различают поверхностные и сквозные дефекты носа. Поверхностные дефекты характеризуются повреждением кожи и частично хрящей, сквозные - отсутствием в области дефекта всех тканей: кожи, частично крыльных хрящей, внутренней выстилки, образованной кожей и слизистой оболочкой.
При сочетанных дефектах хрящевого отдела носа повреждаются крылья, кончик и, как правило, перегородка носа, что усугубляет деформацию.
Лечение. В зависимости от локализации и размеров дефекта применяют различные способы их пластического замещения. Для устранения незначительных дефектов крыла носа используют методы перемещения окружающих тканей. При замещении изолированных сквозных дефектов этого отдела с успехом используют свободные аутотрансплантаты ушной раковины, выкроенные в области ножки и восходящего отдела завитка или в задневерхнем отделе его с противоположной стороны, что позволяет устранить даже обширные дефекты. При устранении дефектов концевого отдела носа, а также сочетанных дефектов хрящевого отдела широкое распространение получил способ пластики лоскутом на ножке, выкроенным по носогубной складке. Лоскуты со щеки обладают хорошей приживляемостью к краям дефекта вследствие развитой васкуляризации; помимо этого, кожа щеки близка по окраске к коже носа, а рубец, расположенный по естественной мимической бороздке, малозаметен.
Дефекты кожного отдела перегородки носа могут быть замещены трансплантатами ушной раковины, а при более обширных дефектах - тонким филатовским стеблем, заготовленным в области предплечья.
При устранении сквозных дефектов носа внутреннюю выстилку частично или полностью создают из тканей, окружающих дефект. Если окружающие ткани не могут быть использованы для образования выстилки, ее создают дублированием лоскута со щеки, что в косметическом отношении менее выгодно, так как сформированный отдел отличается большей толщиной.
Поверхностные изолированные дефекты хрящевого отдела носа замещают свободными кожно-хрящевыми трансплантатами, выкроенными на задней поверхности ушной раковины, или полнослойными кожными трансплантатами задней поверхности ушной раковины либо сосцевидной области.
При полных дефектах носа производят пластику филатовским стеблем.
ВРОЖДЕННЫЕ РАСЩЕЛИНЫ ВЕРХНЕЙ ГУБЫ И НЕБА составляют примерно 1/3 всех уродств человека. На каждую тысячу новорожденных приходится 1-2 случая незаращения верхней губы и нёба. Наиболее часто (60-85%) встречаются односторонние врожденные, реже (около 20%) - двусторонние расщелины верхней губы и нёба. К редким уродствам лицевой области относятся срединные расщелины верхней и нижней губы, а также поперечные и косые расщелины лица.
Односторонние врожденные расщелины верхней губы и неба характеризуются различной степенью врожденного дефекта тканей верхней губы, челюсти и неба и сопутствующей деформацией носа и перегородки. Самую легкую, но редкую форму врожденного несращения верхней губы представляет так называемая "скрытая", или подслизистая, расщелина губы. В этих случаях на месте существовавшей в эмбриональном периоде щели лица выявляется кожный тяж с диастазом круговой мышцы рта под ним; у основания крыла носа на больной стороне ткани западают за счет недоразвития края грушевидного отверстия верхней челюсти. На красной кайме соответственно кожному тяжу имеется выемка. Уплощение крыла и кончика носа на стороне расщелины незначительно и более заметно в положении с запрокинутым вверх лицом. В случае частичного расщепления верхней губы между медиальной и латеральной ее частями у преддверия носа остается кожный мостик. При полной (несквозной) расщелине губы дефект ткани захватывает нижний отдел носового отверстия и нередко передний отдел носового хода. Этот вид односторонней расщелины встречается наиболее часто. Самой тяжелой формой данного уродства является комбинированная (сквозная) расщелина верхней губы, челюсти и неба.
Врожденный дефект тканей при односторонних расщелинах и его локализация. У больных с односторонними врожденными расщелинами губы и неба эпицентр абсолютного дефекта тканей располагается в верхней трети губы у основания кожной части перегородки и на дне носа, имея форму опрокинутой трапеции или треугольника. Сумма отрезков красной каймы расщепленной части губы равна или немного превышает длину красной каймы нормальной половины губы.
Симптомы. Несмотря на различие форм односторонних расщелин, клиническая картина их во многом аналогична и отличается лишь по степени врожденного дефекта и обезображивания тканей губы, челюсти и носа. Латеральный фрагмент верхней губы на стороне расщелины обычно развит достаточно, но у основания крыла носа из-за недоразвития верхней челюсти ткани западают. Медиальный фрагмент губы на расщепленной стороне атрофичен, фильтрум укорочен и уплощен, лук Купидона подтянут кверху. На рентгенограмме костей лица в области края грушевидного отверстия на больной стороне наблюдается различной величины изъян костной ткани вплоть до разобщения участков верхней челюсти при сквозной расщелине. В последнем случае полости носа и рта соединены; больший (медиальный) фрагмент челюсти смещен кпереди, а меньший (латеральный) - назад и в сторону. В зависимости от степени недостатка мягких тканей и дефекта верхней челюсти сквозные расщелины могут быть узкими и широкими.
Обезображивание верхней губы и челюсти сочетается с деформацией носа и перегородки различной степени. Крыло и кончик носа на стороне расщелины уплощены, дистальный отдел перегородки смещен в здоровую сторону, а проксимальный - в сторону расщелины.
Тяжелые анатомические изменения челюстно-лицевой области при данном уродстве сопровождаются всевозможными функциональными нарушениями (сосание, глотание, дыхание, речь, герметизм полости рта, мимика и др.). Для восстановления утраченных функций и создания нормального облика рекомендуется своевременное хирургическое лечение и наблюдение У ортодонтов с первых месяцев жизни до совершеннолетнего возраста.
Лечение односторонних расщелин. Оптимальный срок первичной хейлопластики по поводу односторонних расщелин - второе полугодие жизни.
В связи со скрытым дефектом тканей трапециевидной формы у основания перегородки носа на стороне расщелины наиболее рациональны те методы хейлопластики, при которых перемещение треугольных лоскутов производят на месте наибольшего недостатка тканей, т. е. в верхней трети губы и на дне преддверия носа. В этом отношении наиболее совершенной, гибкой и анатомически обоснованной является операция Милларда, которая может быть выполнена в зависимости от вида расщелины в различных вариантах (рис. 20). Дугообразным разрезом на медиальном фрагменте расщелины, разрезом на боковой поверхности кожной части носовой перегородки и углообразным разрезом на латеральном фрагменте расщелины выкраивают три ассиметричных треугольных лоскута (А, Б, С), взаимное перемещение которых позволяет восстановить все элементы верхней губы, исправить положение оснований крыла и носовой перегородки и получить малозаметный рубец, располагающийся на грани фильтрума и на дне преддверия носа. На красной кайме производят пластику видоизмененными лоскутами Миро с углами 45° и создают просторное преддверие верхней губы, перемещая слизистую оболочку аналогичными лоскутами Милларда, как на коже губы. При выраженном врожденном дефекте тканей целесообразна пластика встречными треугольными лоскутами в верхней трети губы с углами 60° или 45° и 70°.
При неполных расщелинах губы для восполнения изъяна тканей под основанием кожной части перегородки носа можно использовать кожный мостик у входа в нос (рис. 20, II).
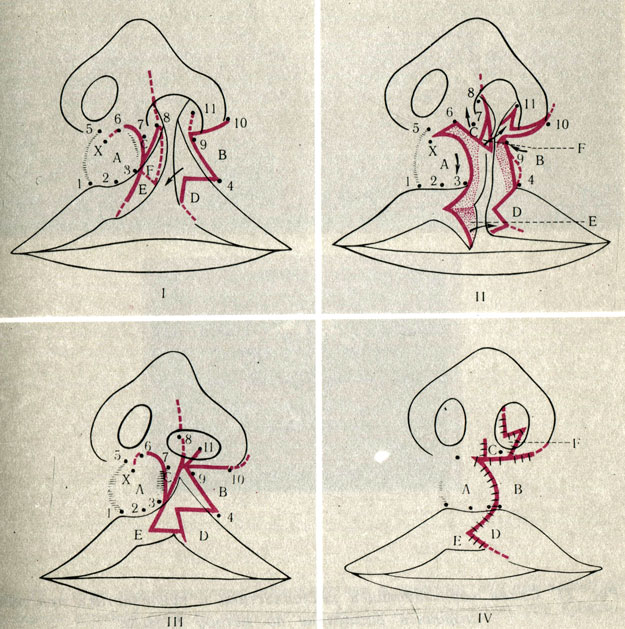
Рис. 20. Схема операции Милларда. I - разметка предстоящих разрезов при полной левосторонней расщелине верхней губы и неба; 1, 2, 3, 4, - ограничивающие точки на кожно-слизистой линии верхней губы; 5, 6, 7, 8, 9, 10, 11 -опознавательные точки в носогубном желобке и на дне носа; А - медиальный лоскут, включающий укороченную половину фильтрума и лука Купидона; В - латеральный лоскут, предназначенный для вшивания в дефект ткани под основанием перегородки носа после ротации лоскута А вниз и мобилизации лоскута С вверх. Лоскут В может быть увеличен за счет кожи преддверия носа и продления горизонтального разреза 9-10 вокруг основания крыла; С - лоскут кожи, предназначенный для одностороннего удлинения кожной части перегородки и для частичной пластики дна преддверия носа; при широких расщелинах лоскут С может быть удлинен за счет участка красной каймы F на медиальном фрагменте губы; D - лоскут Миро, предназначенный для вшивания в освежающий разрез на медиальном фрагменте красной каймы; Е - лоскут, выкроенный из красной каймы медиального фрагмента губы, предназначенный для утолщения красной краймы по нижнему краю латерального ее фрагмента. X - условная точка, до которой нужно продлить дугообразный разрез для достаточного низведения подтянутого кверху фильтрума. II - разметка предстоящих разрезов при неполной и частичной левосторонней расщелине верхней губы. III - положение мобилизованных лоскутов верхней губы и носа перед ушиванием раны. Стрелками обозначено направление перемещения лоскутов; пунктир на коже бокового фрагмента губы указывает участок резецируемой полоски кожи в случае необходимости увеличения высоты лоскута В. IV - расположение послеоперационных рубцов и лоскутов верхней губы и носа после ушивания раны
Хирургическое лечение остаточных и вторичных деформаций верхней губы и носа у взрослых после односторонних расщелин верхней губы и неба. В процессе роста организма после любых методов первичной хейлопластики развиваются вторичные и остаточные деформации верхней губы и носа различной степени. Могут наблюдаться различные рубцовые деформации фильтрума, асимметрия лука Купидона, западение тканей у основания крыла носа на стороне расщелины, уплощение крыла и кончика носа и искривление хрящевой перегородки носа. Коррекцию деформаций верхней губы и основания крыла носа производят в возрасте 15-16 лет, а исправление носа - после 18 лет, когда заканчиваются рост и развитие тканей лица.
Коррекция верхней губы и основания крыла носа. Исправление верхней губы производят по видоизмененному методу Милларда (рис. 21) с одновременной хондропластикой недоразвитого края грушевидного отверстия или же выполняют пластику губы местными тканями в верхнем или нижнем отделах губы в зависимости от метода предшествовавшей хейлопластики (рис. 22).
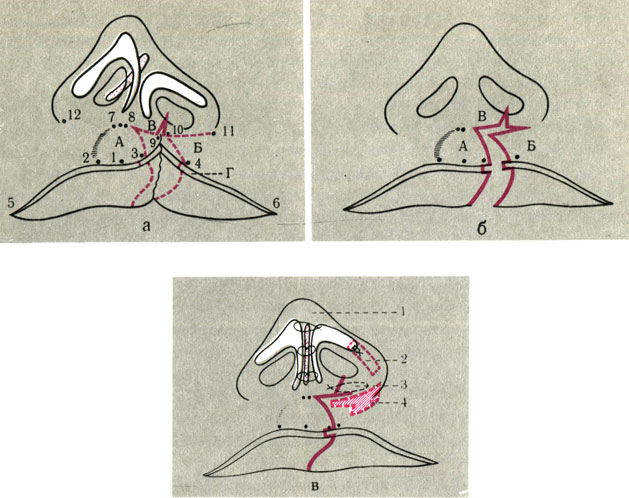
Рис. 21. Схема корригирующей хейлопластики и ринопластики при односторонней расщелине по методу Козина. а - разметка предстоящих разрезов на верхней губе и схема расположения хрящей носа: 2-1 = 1-3; 5-2 = 4-6; 8-3 = 7-2=10-4; 8-9=10-11; б - схема лоскутов Милларда перед ушиванием раны: А - медиальный лоскут; Б - латеральный лоскут; В - лоскут, частично создающий дно преддверия носа; при необходимости пластики дна преддверия носа может быть увеличен за счет кожного рубца; Г - миллиметровый лоскут, восстанавливающий непрерывность кожно-слизистой линии; в - схема расположения рубцов и проекции хрящей носа после реконструкции губы и носа; 1 - капроновые швы между крыльными хрящами и перегородкой носа; 2 - пластинка из крыльного гомохряща, подшитая капроновыми швами к недоразвитом латеральной ножке уплощенного крыльного хряща; 3 - погружной капроновый шов между основаниями перегородки и уплощенного крыльного носа; 4 - гомохрящевой трансплантат полукольцевидной формы в области недоразвитого края грушевидного отверстия верхней челюсти
Коррекция носа и перегородки. Для создания правильной формы носа и восстановления его дыхательной функции необходимы достаточная мобилизация всех деформированных тканей носа и надежное их укрепление в правильном положении. Этого можно добиться следующим образом: через разрез "птичкой" по краю крыльев носа мобилизуют латеральную ножку уплощенного крыльного хряща от кожи и выстилки носа и создают сплошную гомохрящевую арку для уплощенного крыла. При этом к мобилизованной латеральной ножке уплощенного хряща подшивают пластинку из крыльного гомохряща (см. рис. 21, 22). Если крыльный хрящ на стороне расщелины резко недоразвит, то его укрепляют хрящевым лоскутом на ножке, выкроенным из задней половины латеральной ножки здорового крыльного хряща (рис. 23А), и производят пластику выстилки преддверия носа.
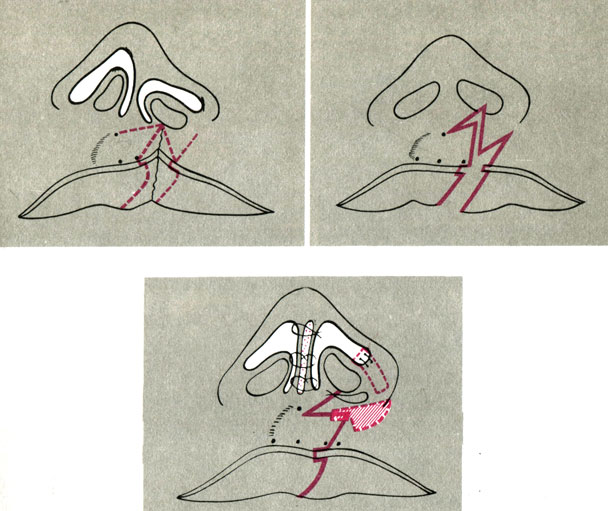
Рис. 22. Схема корригирующей хейлопластики и ринопластики при недостатке тканей верхней губы на латеральном фрагменте губы по методу Козина
При значительной деформации хрящевой части перегородки носа производят ее мобилизацию с обеих сторон поднадхрящечно, резецируют зад-не-нижний отдел перегородки, по показаниям выполняют остеотомию передне-верхнего отдела сошника и подшивают капроновым швом дистальный отдел перегородки и к передней носовой ости. В тех случаях, когда четырехугольный хрящ резко недоразвит и деформирован, его полностью удаляют и, повернув на 180° по оси, фиксируют между крыльями и треугольными хрящами (рис. 23Б). Мобилизованные ткани фиксируют коллодийной повязкой и тампонами с синтомициновой эмульсией на - 8 дней.
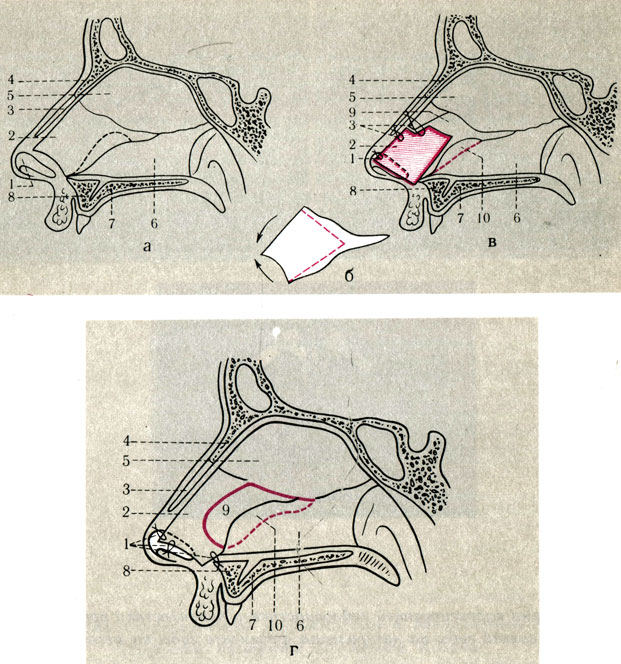
Рис. 23 А. Схема септопластики при выраженном укорочении и деформации четырехугольного хряща при односторонней расщелине по методу Козина (первый способ). а - расположение хрящевой части перегородки носа у больного с левосторонней расщелнной верхней губы: 1 - крыльный хрящ; 2 - дистальный отдел перегородки смещен в сторону нормальной ноздри и не достает медиальных ножек крыльных хрящей, а проксимально-нижний отдел смещен в сторону расщелины (пунктиром обозначен верхнечелюстной гребень); 3 - треугольный хрящ; 4 - носовая кость; 5 - перпендикулярная пластинка решетчатой кости; 6 - сошник; 7 - небная кость; 8 - передняя носовая ость; б - резецированный четырехугольный хрящ после подравнивания поворачивают на 180° и вокруг оси; в - положение перегородки носа после операции: 1 - капроновые швы между крыльными хрящами и перемещенным кпереди четырехугольным хрящом после поворота на 180° (2); 3 - кетгутовые швы между треугольными хрящами и хрящевой частью перегородки носа; 4 - носовая кость; 5 - костная часть перегородки носа; 6 - сошник; 7 - небная кость; 8 - передняя носовая ость; 9 - участок дубликатуры мукоперихондрия после резекции хрящевой перегородки; 10 - передне-верхний отдел сошника, искривленный в сторону расщелины (пунктиром указана линия остеотомии сошника с последующим его перемещением в сторону здоровой носовой полости); г - схема септопластики при выраженной деформации четырехугольного хряща и сошника при левосторонней расщелине верхней губы
Двусторонние врожденные расщелины верхней губы и неба. Симптомы. Различают скрытые, частичные, полные и комбинированные врожденные двусторонние расщелины верхней губы, челюсти, неба. Кроме того, расщелины могут быть симметричными или несимметричными. Двусторонние расщелины характеризуются врожденным недоразвитием центрального фрагмента верхней губы и .кожного отдела носовой перегородки различной степени. Кроме того, при комбинированных двусторонних расщелинах наблюдаются деформация (выстояние) межчелюстной кости и медиальное смещение боковых фрагментов верхней челюсти вследствие их разобщения.
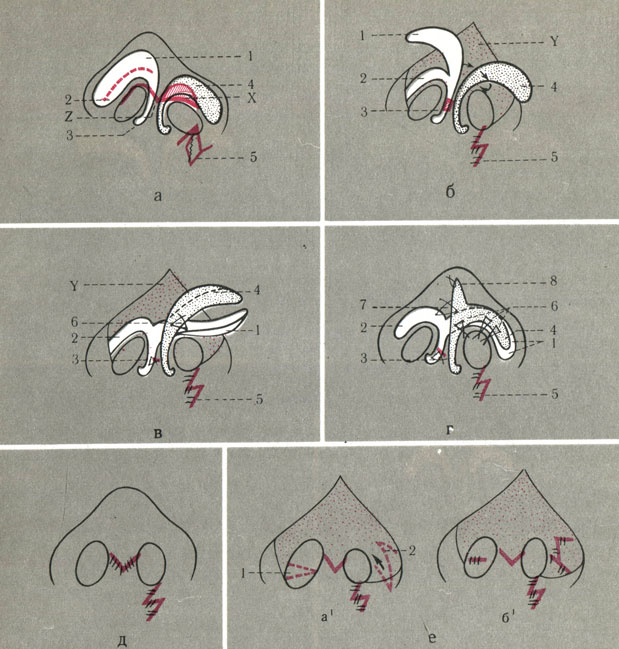
Рис. 23Б. Схема реконструкции крыльных хрящей при односторонней расщелине по методу Козина (второй способ). Отдельные этапы а, б, в: 1 - задний отдел латеральной ножки гипертрофированного крыльного хряща, который предназначен для перебрасывания на больную сторону и укрепления латеральной ножки уплощенного крыльного хряща (4); 2 - участок латеральной ножки крыльного хряща, оставленный для опоры здорового крыла носа; 3 - участок медиальной ножки здорового крыльного хряща, подлежащий резекции для установления арок обеих крыльных хрящей на одинаковом уровне; 4 - мобилизованная латеральная ножка атрофированного крыльного хряща, которую укрепляют хрящевым лоскутом (1), выкроенным у здорового крыльного хряща; 5 - зет-пластика в области дна преддверия носа на стороне расщелины; 6 - кетгутовые швы между хрящевым лоскутом и латеральной ножкой и аркой уплощенного крыльного хряща; 7 - кетгутовый шов между арками крыльных хрящей; 8 - кетгутовый шов, фиксирующий хрящевой лоскут из задней половины уплощенного хряща к спинке носа; X - участок кожи серповидной формы над уплощенной ноздрей, подлежащей резекции; Y - разрез 'птичкой' на кончике носа; Z - кожный лоскут кончика носа, откинутый кверху; г - схема расположения крыльных хрящей после их реконструкции; д - расположение послеоперационных рубцов; е пластика выстилки крыльев носа с целью достижения симметрии носовых отверстий: а1, Г- резекция участка выстилки крыла носа при очень большом носовом отверстии на здоровой стороне; а1, 2 - зет-пластика выстилки больного крыла носа при сужении носового отверстия; б1 -окончательный вид после зет-пластики выстилки крыльев носа
Лечение двусторонних расщелин. Большинство современных хирургов считают, что первичная хейлопластика по поводу двусторонних расщелин верхней губы и неба должна производиться на втором году жизни ребенка и раздельно с каждой стороны с промежутком между этапами операций 2-3 мес. Уранопластику выполняют в возрасте 6-7 лет, а ринопластику в 15-18 лет.
Цель первичной хейлопластики при двусторонних расщелинах - восстановление всех элементов верхней губы, максимальное сохранение тканей, исправление положения оснований крыльев носа и создание свободного вестибулярного пространства.
Применяя методику хейлопластики Милларда последовательно с одной и другой стороны, можно в большинстве случаев восстановить правильную форму и функцию верхней губы. Линейные послеоперационные рубцы по обе стороны фильтрума и хороший запас тканей верхней губы дают возможность со временем успешно исправить форму носа и удлинить кожную часть перегородки носа раздвоенным кожным лоскутом с верхней губы.
Вторичные и остаточные деформации верхней губы и носа после двусторонних расщелин. Симптомы этих деформаций очень разнообразны и зависят от величины врожденного дефекта тканей и метода первичной хейлопластики.
После линейной хейлопластики по обе стороны фильтрума расположены вертикальные послеоперационные рубцы, подтягивающие кверху красную кайму в виде неправильного лука Купидона, срединный отдел губы содержит недостаточно мышечной ткани и слизистой оболочки, вследствие чего он часто атрофирован, малоподвижен и фиксирован к межчелюстной кости. Вестибулярное пространство губы нередко тесное, рубцово измененное. Основания крыльев носа смещены назад и в сторону, дно преддверия носа расширено и западает из-за недоразвития края грушевидного отверстия, крылья и кончик носа уплощены за счет укорочения кожной части перегородки и достопии крыльных хрящей, ноздри - поперечно-овальной формы.
Хирургическое лечение вторичных деформаций верхней губы и носа после двусторонних расщелин обычно производят в нескольно этапов. При хорошем запасе тканей на верхней губе вначале осуществляют ринопластику с одновременным удлинением кожной части носовой перегородки раздвоенным лоскутом из рубцовой кожи по методу Пешковой - Милларда. При этой операции одновременно исправляют основания крыльев носа, устанавливают гомохрящевую стропилку в мембранную часть перегородки для поддержки кончика носа и исправляют верхние две трети губы.
На втором этапе (через несколько месяцев) производят коррекцию нижней губы и создают свободное вестибулярное пространство за счет перемещения слизистой оболочки с обеих щек с помощью разрезов "кочергой". При укорочении перегородки носа и значительном недостатке тканей верхней губы операция Пешковой - Милларда может вызвать выраженное уплощение верхней губы, поэтому методом выбора может быть коррекция носа с одновременной пластикой дефекта перегородки свободным кожным лоскутом из заушной области (рис. 24). Для лучшего приживления кожного трансплантата во время ринопластики следует максимально сохранять кровеносные сосуды, питающие крылья и перегородку носа.
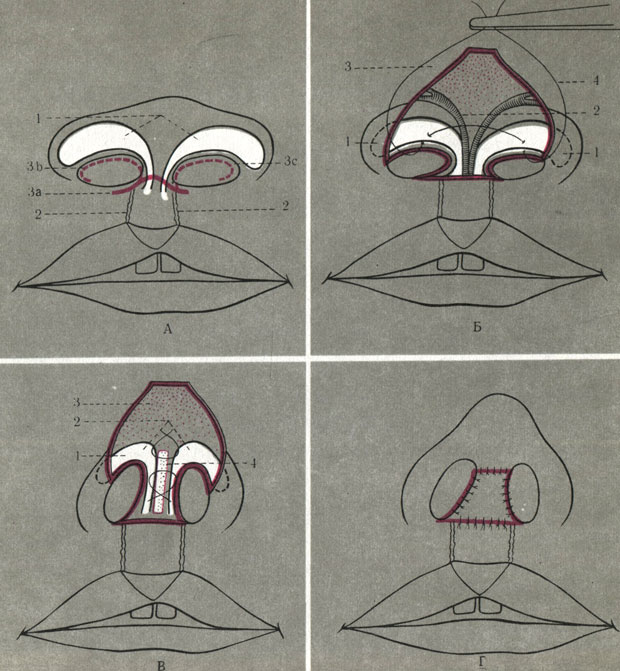
Рис. 24. Схема коррекции носа при двусторонней расщелине верхней губы с одновременной пластикой перегородки свободным кожным лоскутом по методу Козина. А: 1 - проекция крыльных хрящей до операции; 2 - послеоперационные рубцы по обе стороны фильтрума; 3а, 3b, 3с - разрез между фильтрумом и перегородкой носа с переходом на крылья носа; Б: I - наружная треть латеральных ножек крыльных хрящей, подлежащая отделению от выстилки преддверия носа; 2 - артерии, питающие область перегородки носа (должны быть сохранены при отделении кожного лоскута в области кончика и спинки носа); 3 - кожный лоскут носа, откинутый кверху; 4 - капроновая лигатура, проведенная через край крыльных хрящей в средней трети латеральных ножек, способствующая перемещению арок крыльных хрящей в правильное положение и удлинению мембранной части перегородки носа; В: 1 - перемещение крыльных хрящей в правильное положение, способствующее созданию мембранной части перегородки носа; 2 - арки крыльных хрящей сшиты над гомохрящевой стропилкой 4, помещенной в тоннель клетчатки между медиальными ножками крыльных хрящей; 3 - кожный лоскут кончика носа; Г - вид перегородки и кончика носа в фас после трансплантации предварительно охлажденного кожного лоскута
Особенно сложны и трудноисправимы обезображивания верхней губы после зет-пластики по способам Хагедорна и Теннисона, а также после хейлопластики, предусматривающей одновременное удлинение кожной части перегородки носа за счет фильтрума. В большинстве случаев после подобных методов хейлопластики развивается чрезмерное увеличение высоты кожного отдела губы и обезображивание всех ее элементов множественными зигзагообразными рубцами. В таких случаях в зависимости от степени недостатка тканей верхней губы показаны многоэтапные восстановительные операции местными тканями, а также свободная трансплантация кожных, жировых и мышечных лоскутов.
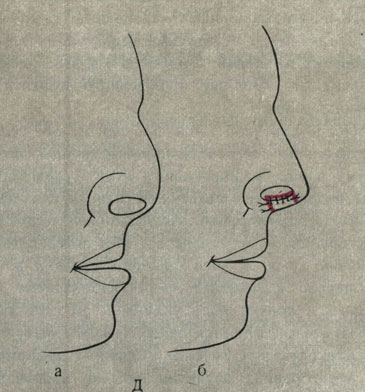
Рис. 24. (продолжение). Д: а,б - вид кончика и перегородки носа в профиль до и после операции
МИКРОГЕНИЯ (недоразвитие нижней челюсти). Этиология. В основе деформации лежит нарушение роста и развития нижней челюсти в результате травмы сустава и ветви челюсти во время родов, травмы или патологического процесса, перенесенных в детском возрасте при незаконченном росте лицевого скелета, а также вследствие врожденных нарушений развития нижне- и верхнечелюстного отростков головной части зародыша.
Симптомы. Различают одно- и двустороннюю микрогению. При односторонней микрогении лицо асимметрично за счет укорочения ветви и горизонтальной части тела челюсти, что приводит к смещению подбородка в сторону укорочения. Пораженная сторона выглядит более выпуклой, здоровая сторона уплощена, тело челюсти удлинено и деформировано. Двусторонняя (симметричная) микрогения характеризуется укорочением тела и ветвей челюсти, что сопровождается смещением подбородочного отдела кзади и его "скошенностью". При этом верхняя челюсть выступает вперед, придавая лицу так называемое птичье выражение.
Недоразвитие и деформация нижней челюсти могут быть различными: от незначительной асимметрии или уплощения подбородочного отдела с умеренным нарушением прикуса до тяжелых, обезображивающих деформаций. При резко выраженных формах нарушение прикуса нередко сочетается с отвисанием нижней губы и затрудняет откусывание и разжевывание пищи.
Микрогения довольно часто сочетается с анкилозом височно-челюстного сустава.
Лечение. Хирургические методы устранения одно- и двусторонней микрогении подразделяют на две группы.
1. Костнопластические операции на челюсти с целью ее удлинения по типу ступенеобразной остеотомии в области горизонтальной части тела или ветви челюсти с последующим перемещением ее вперед и наложением костного шва. Для костнопластического удлинения нижней челюсти, после вертикальной остеотомии применяют свободно пересаженные костные ауто-трансплантаты, которыми возмещают образовавшийся костный дефект. В качестве пластического материала используют расщепленное ребро или гребешок подвздошной кости, которые обладают большой пластичностью и хорошей способностью к приживлению и в дальнейшем полностью выполняют функцию утраченного участка нижней челюсти. Костнопластическое удлинение нижней челюсти восстанавливает нарушенные пропорции лица, однако за счет сопутствующей вторичной деформации верхней челюсти нарушается окклюзия зубных рядов, что требует ортопедического лечения.
Успех лечения в этих случаях зависит от комплексного применения хирургических и ортопедических методов.
Костнопластические операции проводятся в специализированных клиниках.
2. Корригирующие операции косметического порядка, направленные на восстановление контуров лица, показаны при мало выраженных деформациях нижней челюсти и умеренной асимметрии лица с незначительными нарушениями прикуса. Для восстановления наружных контуров лица в область западения или уплощения челюсти производят подсадку какого-либо опорного материала. В настоящее время наиболее распространены биологические и аллопластические материалы, к которым относятся консервированный по Н. М. Михельсону, замороженный или лиофилизированный хрящ, биологически инертная пластмасса и силиконовый каучук.
Применение реберного ауто- или гомохряща не представляет трудностей, однако по своим размерам такие трансплантаны не всегда позволяют устранить значительные дефекты челюсти. В связи с этим использование реберного хряща в виде единого куска ограничено лишь небольшими деформациями и при лечении микрогении практически не применяется.
В последние годы широкое распространение получил метод контурной пластики измельченным гомохрящом, для чего предложен специальный шприц, который с помощою толстой иглы через небольшой прокол кожи проталкивает размельченный скальпелем или специальной хрящерезкой хрящ в ткани без их рассечения и расслойки. Хрящ ложится отдельными столбиками, восполняя дефект. При односторонней микрогении размельченный хрящ располагают на здоровой, уплощенной стороне в области горизонтальной части нижней челюсти; при двусторонней - в области подбородка. Оперативное вмешательство нетравматично, и выполняется за короткое время, что следует учитывать при выборе метода лечения.
У ряда больных хрящ частично рассасывается, в большинстве же случаев он хорошо устраняет дефект и сохраняет приданную во время операции форму.
Лучшим пластическим материалом, устраняющим деформацию не только челюстей, но и других отделов лица, являются различные биологически инертные пластмассы: АКР-7, АКР-9, ЭГмасс-12. Последняя применяется более 20 лет с хорошим косметическим результатом: при введении в ткани она сохраняет прочность и первоначальную форму.
С 1965 г. в нашей стране применяют имплантаты из силиконового каучука (монолитной силиконовой резины), которые выдерживают суховоздушную стерилизацию и стериализацию кипячением в воде, оставаясь эластичными. Это позволяет вводить в ткани обширные имплантаты через небольшие разрезы, что является существенным преимуществом силиконовых каучуков по сравнению с имплантатами из других полимерных материалов.
Имплантаты из пластмасс изготовляют индивидуально по гипсовому слепку и восковому шаблону. Для лучшей фиксации их перфорируют. Эластичность силикона позволяет моделировать имплантат нужной конфигурации из блоков стандартного набора. Необходимую форму ему придают при помощи скальпеля и последующего шлифования с перфорацией фиссурным бором (№ 4) или конусовидным фрезом.
В зависимости от локализации и величины дефектов существуют различные методики оперативных вмешательств. Для коррекции одно- и двусторонней микрогении имплантаты подсаживают через разрез кожных покровов в подчелюстной и подбородочной области или через разрез слизистой оболочки на нижней губе, с погружением концов имплантатов под отслоенную вместе с жевательными мышцами надкостницу, что способствует надежной фиксации.
Контурная пластика с успехом может быть выполнена в условиях хирургических отделений косметологических учреждений.
ДЕФОРМАЦИИ УШНЫХ РАКОВИН. Этиология. Деформации ушных раковин подразделяются на две группы: врожденные и приобретенные.
Для врожденных деформаций ушных раковин характерно большое разнообразие форм.
Торчащие ушные раковины - наиболее распространенная форма врожденной деформации. Характерно чрезмерное отстояние ушных раковин от поверхности головы, что является заметным косметическим недостатком, особенно у мужчин. При выборе наиболее рационального метода лечения следует учитывать возможные варианты изменения положения и формы ушных раковин.
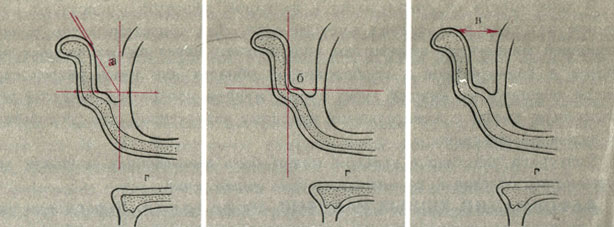
Рис. 25. Схематическое изображение фронтального разреза ушной раковины. а - ушноголовной угол; б - скафоконхальный угол; в - расстояние от завитка до поверхности головы; г - наружный слуховой проход
Для характеристики положения ушной раковины пользуются несколькими измерениями (рис. 25):
1) ушноголовной угол, открытый кзади и равный в норме 30°, образован плоскостью ушной раковины с поверхностью головы;
2) скафоконхальный угол, открытый кзади, образован плоскостью возвышения углубления (eminentia conchae) с противозавитковой частью ушной раковины. В норме этот угол равен 90°;
3) расстояние от завитка до поверхности сосцевидного отростка не должно превышать 2 см.
Чрезмерное отстояние ушных раковин может быть обусловлено увеличенной высотой углубления (рис. 26,а). При этом может преобладать увеличение нижней, средней или верхней трети углубления. В этих случаях противозавиток и его верхняя ножка выражены хорошо, скафоконхальный угол - в норме. Ушноголовной угол и расстояние от завитка до поверхности сосцевидного отростка увеличены. Имеется прямая зависимость между размером углубления и величиной ушноголовного угла: чем больше первый, тем больше и второй. Величина ушноголовного угла обычно не превышает 50-60° (при норме 30°). Прямая зависимость определяется также между размером высоты углубления и величиной расстояния от завитка до поверхности сосцевидного отростка; величина этого расстояния обычно не превышает 2,7 см.
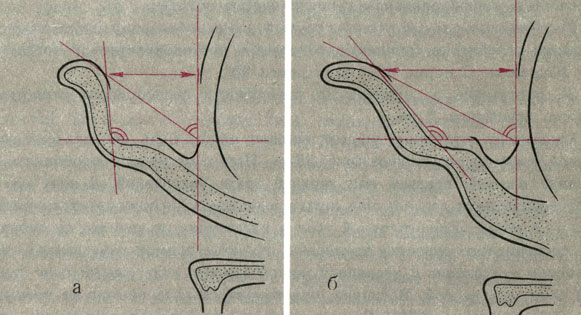
Рис. 26. Схематическое изображение изменения величин ушноголовного, скафоконхального углов и размера расстояния от завитка до поверхности головы при торчащих ушных раковинах. а - при увеличенной высоте углубления; б - при недоразвитии противозавитка
Чаще торчащие ушные раковины обусловлены недоразвитием противозавитка с различной локализацией: а) недоразвитие верхней ножки противозавитка; б) недоразвитие противозавитка и верхней ножки; в) недоразвитие противозавитка и его ножек. При этом противозавиток может быть недоразвит в различной степени - от слабой до резко выраженной, т. е. полного его отсутствия (рис. 26,б).
Клинические проявления деформации определяются как локализацией, так и степенью недоразвития противозавитка. При этом увеличены скафоконхальный и ушноголовной углы, а также расстояния от завитка до поверхности сосцевидного отростка. Изменение этих величин находится в прямой зависимости от выраженности недоразвития противозавитка. Увеличение ушноголовного угла отмечается в пределах до 90°, а скафоконхального - в пределах 150-160°. Расстояние от завитка до поверхности головы не превышает 3-3,2 см.
Значительно чаще в клинической практике наблюдается сочетание недоразвития противозавитка с увеличенной высотой углубления ушной раковины. В этих случаях отмечаются самые значительные отклонения от нормы всех вышеперечисленных величин: а) расстояние от завитка до поверхности сосцевидного отростка составляет 3,5-3,7 см; б) ушноголовной угол в пределах 90°; в) скафоконхальный угол в пределах 170°.
Клинические проявления деформации ушных раковин обусловлены определенными анатомическими предпосылками и подразделяются на три степени. При I степени в основе торчащих ушных раковин лежит увеличенная высота углубления ушной раковины, при II степени - недоразвитие противозавитка и его ножек, при III степени - сочетание увеличенной высоты углубления с недоразвитием противозавитка. Этими римскими цифрами (I, II, III) пользуются при обозначении деформации ушных раковин, характеризуя вначале левую ушную раковину, а затем правую. Например, выражение "торчащие ушные раковины I-II" обозначают, что у больного имеются торчащая ушная раковина I степени слева и торчащая ушная раковина II степени справа.
Степень деформации предопределяет объем оперативного вмешательства для ее устранения.
Лечение торчащих ушных раковин. Деформация I степени. Цель оперативного вмешательства уменьшение высоты углубления ушной раковины путем иссечения участка хряща эллипсовидной формы из этого углубления. Однако иссечение участка хряща у основания ушной раковины (метод Eithner) сопряжено с образованием выступов хряща в области углубления ушной раковины в результате пересечения ножки завитка. Поэтому следует иссекать участок хряща из отделов углубления, пограничных с противозавитком.
Деформация II степени. Основная трудность лечения заключается в формировании естественной округлой формы противозавитка и его верхней ножки. Наиболее целесообразно применение метода Converse в некоторой модификации (рис. 27): формируют недоразвитый противозавиток и верхнюю ножку путем рассечения хряща двумя дугообразными разрезами с последующим сшиванием образовавшегося сегмента хряща непрерывным П-образным капроновым швом в виде желоба-трубки. Для сохранения формы и предупреждения гематом обязательно наложение формирующих валиков, фиксируемых матрацными швами.
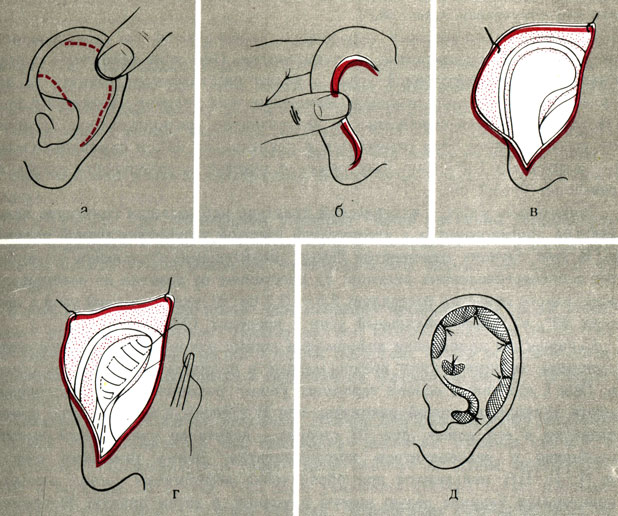
Рис. 27. Схематическое изображение этапов операции исправления торчащих ушных раковин II степени. а - пунктирной линией отмечены границы верхней ножки и противозавитка; б - линия разреза кожи на внутренней поверхности ушной раковины; в - линии сквозных разрезов хряща; г - в центре операционной раны сформированные противозавиток и верхняя ножка; д - исправленная ушная раковина с валиками из марли
Деформация III степени требует наибольшего объема оперативного вмешательства, включающего оперативные методы, применяемые при I и II степени деформации. При этом первоначально формируют противозавиток, а затем уменьшают высоту углубления ушной раковины.
Увеличенные ушные раковины встречаются редко. Может быть равномерное увеличение всей ушной раковины или отдельных ее частей, чаще - за счет верхнего полюса. Деформация может сопровождаться отсутствием завитка.
Лечение. Для уменьшения размеров ушной раковины рекомендуют способ клиновидной резекции Тренделенбурга, позволяющий уменьшить продольный размер ушной раковины (преобладающий дефект при данной патологии).
Уменьшение размеров мочек целесообразно проводить способом клиновидной резекции по Eithner. Преимуществом способа является расположение удаляемого участка мочки с таким расчетом, чтобы основной послеоперационный рубец находился в бороздке на границе со щекой, что делает его менее заметным.
Складывающиеся ушные раковины. Данная деформация имеет несколько названий: складывающееся ухо, чашевидная раковина, кошачье ухо и т. д. Деформация характеризуется укорочением завитка по длине, преимущественно в восходящем отделе. При этом увеличена ширина горизонтального и частично нисходящего отделов завитка. Деформация сопровождается недоразвитием противозавитка или его верхней ножки. Ладьевидная борозда смещена книзу, расширена и может сливаться с треугольной ямкой. Как правило, кожа внутренней поверхности верхнего полюса ушной раковины утолщена. Увеличено расстояние от завитка до поверхности головы.
В зависимости от тяжести деформации выделяют 3 степени. При I степени расширенная часть завитка перемещена кпереди и книзу так, что свободный край ее находится на уровне верхней ножки противозавитка. Последняя укорочена, недостаточно выражена. Вертикальный размер ушной раковины уменьшен, но при перемещении рукой завитка в правильное положение он нормализуется. При II степени деформации свободный край завитка находится на уровне верхнего края углубления ушной раковины. Отсутствует верхняя ножка противозавитка, область ее обычного расположения имеет вид углубления на наружной поверхности ушной раковины, сливающегося с треугольной ямкой. Недоразвит противозавиток. Вертикальный размер ушной раковины уменьшен. Переместить завиток рукой в правильное положение не удается из-за дефекта ткани в его восходящем отделе. При III степени свободный край завитка находится на уровне козелка или даже сращен с ним, недоразвит весь верхний полюс ушной раковины.
Лечение складывающихся ушных раковин проводят с учетом клинической формы деформации. Применяют следующие хирургические вмешательства: при деформации I степени - формирование верхней ножки противозавитка, перемещение хряща завитка в правильное, более высокое положение в соответствии со сформированной верхней ножкой противозавитка; при деформации II степени, кроме указанных выше приемов, проводят формирование противозавитка, устранение дефекта тканей верхнего полюса (область восходящего отдела завитка) лоскутом кожи на ножке с внутренней поверхности ушной раковины (рис. 28). Лечение деформации III степени относится к разделу восстановительной хирургии.
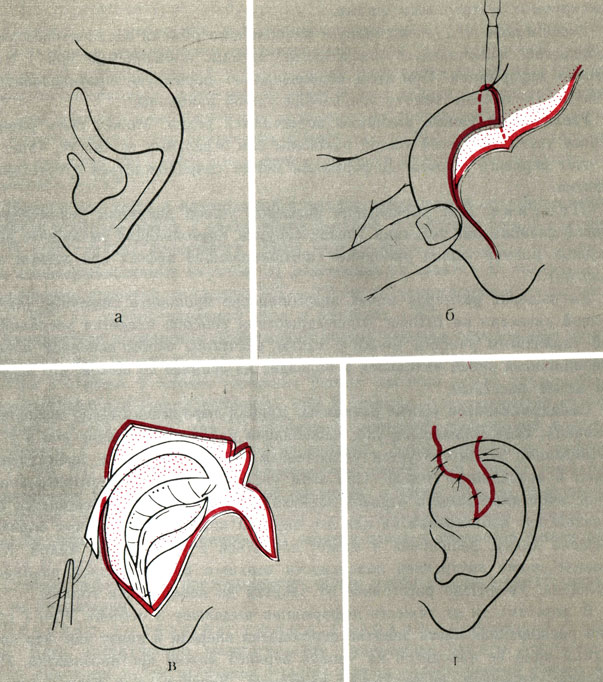
Рис. 28. Схематическое изображение этапов операции исправления складывающейся ушной раковины II степени. а - складывающаяся ушная раковина II степени; б - линии кожных разрезов; в - сформированы противозавиток и верхняя ножка, мобилизован хрящ завитка; г - исправленная ушная раковина
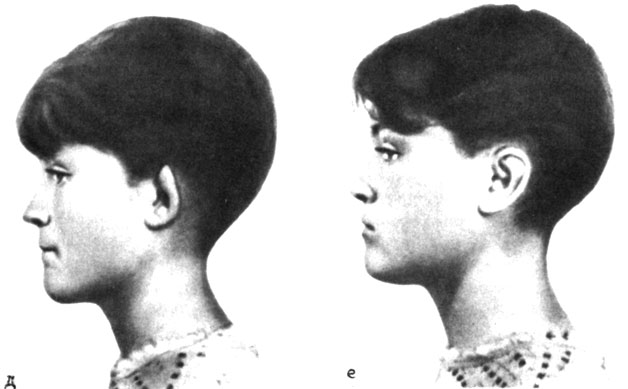
Рис. 28. Схематическое изображение этапов операции исправления складывающейся ушной раковины II степени. д - до операции; е - после операции
Вросшие ушные раковины - наиболее редко встречающаяся аномалия. Ее характерная особенность - расположение верхней части ушной раковины под кожей височной области. При этом отмечается недоразвитие завитка, ладьевидной борозды, верхней ножки противозавитка и козелка.
Различают 3 степени деформации. К I степени относят слабо выраженные деформации с небольшим избыточным приближением верхнего полюса ушной раковины к поверхности головы с сохраненным заушным пространством. Их можно рассматривать как варианты нормальной ушной раковины, исправлять которые нет необходимости. Для деформации II степени характерно погружение передних отделов завитка под кожу височной области и уменьшение заушного пространства. При III степени верхний полюс ушной раковины полностью погружен под кожу височной области, что сопровождается изменением формы ушного хряща.
Лечение включает три основных момента: 1) освобождение вросшей части уха; 2) замещение дефекта кожи, возникающего на внутренней поверхности уха и височной области; 3) исправление формы ушного хряща.
Дефект кожи закрывают в основном двумя способами: 1) использованием окружающих тканей уха и височной области в виде различных вариантов лоскутной (v, z-образной) пластики; 2) сочетанием местной пластики со свободной пересадкой кожных трансплантатов.
Придатки ушных раковин - образования, имеющие обычно вид небольших кожных выступов и располагающиеся около ушных раковин. Чаще они находятся впереди ушных раковин, иногда соединены с восходящим отделом завитка или козелком, но могут располагаться на щеке или в области околоушной железы. Встречаются множественные придатки различной величины. Придатки, достигшие значительных размеров, производят впечатление добавочных ушных раковин и известны под названием poliotia.
Придатки ушных раковин состоят из кожи и жировой клетчатки, довольно часто в них обнаруживают также хрящевую ткань. Иногда в области придатков имеется свищевой ход с небольшим количеством слизистых выделений. Свищи часто инфицируются, что приводит к воспалению и нагноению.
Лечение. При округлой форме придатков ушных раковин общепринято их иссечение. При ушных придатках большого размера иссечение окаймляющими разрезами сопряжено с появлением значительного рубца. В подобных случаях необходимо максимальное использование кожи придатка.
Расщелины ушных раковин встречаются редко. Чаще наблюдаются расщелины мочки, значительно реже - полное или частичное, продольное или поперечное расщепление ушных раковин. Расщелина мочки, как правило, сопровождается недоразвитием ее тканей. Чаще мочка разделяется на две части вертикальной щелью треугольной формы. Реже наружный отдел расщепленной мочки состоит из двух частей: верхней (меньшей по размерам), расположенной под противокозелком, и нижней; в таких случаях дополнительно иссекают участок кожи и жировой клетчатки серповидной формы в области борозды, разделяющей их.
Остроконечное ухо ("ухо сатира"). Аномалия представляет собой утолщение, неестественную возвышенность в самой верхней горизонтальной части завитка и сопровождается расширением ладьевидной борозды на этом участке. При этом ушная раковина кажется вытянутой кверху. Хороший результат дает клиновидное иссечение участка, включающего деформированный отдел завитка.
Углообразное ухо ("ухо макаки"). Деформирован нисходящий отдел завитка: свободный край его развернут кзади и в сочетании с расширенной на этом участке ладьевидной бороздой образует угол, вершина которого направлена кзади. Лечение состоит в иссечении выступающей кзади части завитка в виде клина, обращенного вершиной к углублению ушной раковины.
Дарвиновский бугорок наблюдается довольно часто. В зависимости от выраженности бугорка различают несколько степеней его развития. Самая легкая степень - утолщение края завитка, располагающееся в самом начале нисходящей его части. Наибольшая степень развития дарвиновского бугорка наблюдается при углообразном ухе. Дарвиновский бугорок - один из вариантов нормального уха; оперативное лечение обычно не показано. При необходимости операция ограничивается простым иссечением выступающего избытка кожи и хряща на завитке.
Плоская ушная раковина. Завиток, особенно горизонтальный и нисходящий его отделы, как бы развернут. Свободный край обращен кзади, ладьевидная борозда не выражена. Для исправления такого завитка лучшим является доступ с внутренней поверхности, через который обнажают хрящ завитка, наносят 3 сквозных параллельных разреза, отступя на 0,3-0,4 см от свободного края хряща завитка. Кроме того, в одном - двух местах дополнительно иссекают небольшие клиновидные участки хряща с основанием клина, расположенным по свободному краю. Хрящ завитка в этих местах сшивают, в результате чего он перемещается кпереди и принимает правильное положение.
Большой противозавиток (ухо Вильдермута). В основе аномалии лежит чрезмерное развитие противозавитка, который значительно выдается над поверхностью завитка. Деформация является как бы противоположностью торчащих ушных раковин. Положение ушных раковин нормальное, в связи с чем больные чрезвычайно редко обращаются к хирургу.
Дополнительная ножка противозавитка (уши Шталя). Характерно наличие третьей ножки противозавитка, берущей начало в области деления противозавитка на ножки или несколько выше - непосредственно от верхней ножки. Дополнительная ножка противозавитка направлена вверх и кзади. Кроме того, может наблюдаться недоразвитие противозавитка и нисходящего отдела завитка. Для исправления аномалии проводят клиновидное иссечение дополнительной ножки. В случае, когда деформация сочетается со слабо сформированным противозавитком и завитком, необходимо формирование последних аналогично тому, как это осуществляют при торчащих и плоских ушных раковинах.
Сочетанные деформации ушных раковин. Возможно сочетание нескольких деформаций ушных раковин: торчащие ушные раковины могут быть одновременно и увеличенными, складывающаяся ушная раковина - иметь поперечную расщелину, увеличенные торчащие ушные раковины - сочетаться с неполной поперечной расщелиной.
Лечение при сочетанных деформациях ушных раковин включает в основном способы хирургического лечения отдельных аномалий. Однако устранение сочетанных деформаций более сложно и имеет свои особенности.
Исправление увеличенных торчащих ушных раковин возможно в один этап. Это позволяет в ряде случаев для уменьшения размеров ушной раковины и для исправления ее формы и положения использовать одни и те же разрезы. Последовательность хирургических приемов определяется локализацией увеличения. Так, при увеличении всей ушной раковины первоначально следует уменьшить размеры ее, а затем уже исправлять форму и положение. Проведение оперативного вмешательства в обратной последовательности сопряжено с возможным нарушением правильного положения и формы ушной раковины при уменьшении ее размеров. При увеличении только в пределах мочки первоначально устраняют чрезмерное отстояние ушной раковины от поверхности головы, а затем - уменьшают размеры мочки, так как торчащая ушная раковина имеет несколько большие размеры. Поэтому размеры первоначально уменьшенной мочки могут не соответствовать размерам остальных отделов ушной раковины.
Особо следует остановиться на лечении увеличенных торчащих ушных раковин с неполной поперечной расщелиной. При этом лечение включает следующие хирургические приемы: уменьшение размеров верхнего полюса ушной раковины, формирование противозавитка и верхней ножки его, устранение расщелины ушной раковины. Наиболее целесообразно проведение оперативного вмешательства в один этап, что позволяет использовать излишки тканей верхнего полюса для возмещения дефекта их в области расщелины. В основу операции положен способ Gersuny.
Приобретенные деформации ушных раковин наблюдаются, как правило, после воспалительных процессов и травм. Воспалительные процессы сопровождаются обычно гибелью хряща и приводят к сморщиванию уха рубцами.
Лечение сморщенного уха состоит в разрезе кожи на внутренней поверхности в непосредственной близости от свободного края завитка, распрепаровке кожи с последующим введением тонкой пластинки аутохряща здорового уха. Дефект кожи восполняют лоскутом кожи на ножке из заушной области.
Сращения ушной раковины возникают вследствие ожогов или воспалительных процессов и нередко сопровождаются значительными Рубцовыми изменениями окружающей кожи. В этих случаях после разделения сращения ушной раковины с подлежащими тканями целесообразно образующийся дефект кожи возместить свободным трансплантатом кожи.
Утолщенные ушные раковины ("уши борца") наблюдаются после травмы. Сильный удар или сдавление уха в положении перегиба его нередко приводит к возникновению гематомы в области верхнего полюса. В результате осумкования и организации гематомы ушная раковина утолщается и принимает вид бугристых образований хрящевой консистенции, располагающихся на наружной поверхности. Для предупреждения утолщения ушной раковины большую роль играет правильное и своевременное лечение отогематом. В первые часы после ее возникновения необходимо разрезать кожу и надхрящницу по нижнему краю припухлости, освободив полость гематомы от крови, провести тщательную тампонаду ушной раковины с учетом ее рельефа и наложить давящую асептическую повязку.
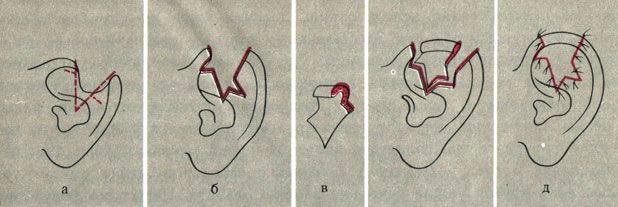
Рис. 29. Схема операции замещения частичного дефекта ушной раковины фигурным трансплантатом со здорового уха (Г. В. Кручинский). а - пунктирными линиями отмечен участок ушной раковины, подлежащий иссечению с целью формирования воспринимающей раневой поверхности; б - воспринимающая раневая поверхность; в - трансплантат со здорового уха; г - фигурный трансплантат помешен в область дефекта; д - дефект ушной раковины возмещен
При обращении больного в поздние сроки хирургическое лечение состоит в иссечении бугристых образований с помощью разреза кожи на наружной поверхности ушной раковины под завитком.
Частичные дефекты ушных раковин (приобретенные). Формы, размеры и локализация частичных дефектов ушных раковин разнообразны. Наиболее часто встречается дефект в области верхнего полюса, для которого характерно отсутствие участка горизонтального и нисходящего отделов завитка, верхней ножки противозавитка, а также соответствующего отдела ладьевидной борозды. Реже встречается дефект среднего отдела ушной раковины, включающий, как правило, дефект противозавитка, нисходящего отдела завитка и расположенного между ними участка ладьевидной борозды.
Лечение. При выборе метода хирургического вмешательства учитывают клинические особенности дефекта (размеры, локализацию, форму), состояние кожи в области дефекта и в окружности его, размеры здорового уха. В основу большинства методов лечения частичных дефектов положен принцип использования кожи в непосредственной близости от ушной раковины. Кожа этой области близка по своей окраске и толщине к коже ушной раковины. Наибольшее признание получили методы с использованием лоскута кожи на одной или двух питающих ножках. В качестве опорного материала взамен утраченного хряща используют аутохрящ ушной раковины, если это позволяют условия операции (небольшой по размерам дефект, наличие хорошо развитой другой ушной раковины). Возможно применение гомотканей (реберный хрящ, хрящ перегородки носа, крыльные хрящи). Однако необходимо учесть, что в последующем имеется опасность рассасывания опорного материала из гомотканей.
Для устранения частичных дефектов верхнего полюса и среднего отдела наиболее целесообразно использование лоскута кожи на двух питающих ножках из заушной области. Это позволяет получить хороший рельеф формируемых отделов ушной раковины. При наличии небольшого по размерам дефекта верхнего полюса возможна клиновидная резекция участка ушной раковины с последующим послойным сшиванием краев раны. С целью замещения дефектов верхнего полюса применяют свободную пересадку фигурного трансплантата здоровой ушной раковины (рис. 29); использование метода возможно у больных с небольшим дефектом при условии, если другая ушная раковина хорошо развита. Пересадка фигурного трансплантата обеспечивает наиболее рациональное использование тканей, взятых из донорского уха, и дает возможность одновременно увеличить длину и ширину ушной раковины.
Для возмещения дефекта мочки следует использовать окружающие ткани. Восстановление полного дефекта мочки может быть проведено за счет кожи внутренней поверхности уха и лоскута с шеи.
|
ПОИСК:
|
© KOSMETOLOGAM.RU, 2010-2020
При использовании материалов сайта активная ссылка обязательна:
http://kosmetologam.ru/ 'Косметология, грим и макияж'
При использовании материалов сайта активная ссылка обязательна:
http://kosmetologam.ru/ 'Косметология, грим и макияж'