
Келоидные рубцы
На месте бытовых и производственных травм, особенно ожогов, нередко возникают келоидные рубцы. Даже небольшие слабо выступающие келоиды на лице расцениваются как косметический дефект. Если келоид расположен на закрытых частях тела, то косметическая сторона при лечении обычно имеет второстепенное значение, гари расположении же келоида на лице все внимание врача должно быть сосредоточено на получении хорошего косметического эффекта. Из имеющихся различных способов лечения келоидов следует выбирать наиболее обоснованные для данного случая. Выбор способа терапии определяется лечащим врачом в зависимости от морфологической зрелости келоидной ткани.
Диагноз келоида не представляет затруднений - это резко ограниченная опухоль кожи с блестящей гладкой поверхностью от бледно-розового до фиолетового цвета. Резкость очертания опухоли иногда нарушается тем, что от краев ее расходятся отростки, снижающиеся до уровня окружающей ткани. Такой внешний вид опухоли дал повод Алиберу в 1814 г. назвать ее келоидом (от греческого слова χηλη - клешня рака). Алибер писал, что внешний вид нароста (опухоли) похож на краба или другого моллюска, запустившего вытянутые клешни в кожу.
Прежнее произвольное деление келоидов на два типа (истинный и ложный) в настоящее время потеряло свое значение. Теперь под келоидом подразумевается определенная клиническая картина заболевания с характерными патологоанатомическими изменениями ткани.
Конфигурация келоида обычно соответствует форме и размерам нанесенной травмы. В этом легко убедиться по приводимым снимкам. На рис. 10 показан келоид, образование которого связано с диатермокоагуляцией послеоспенных рубцов на лице. Конфигурация келоида соответствует здесь форме произведенного глубокого коагулирования ткани и внешне напоминает келоид, описанный Алибером.

Рис. 10. Келоидный рубец на левой стороне подбородка на месте глубокой диатермокоагуляции
На рис. 11 представлен келоид, который образовался у ребенка на месте ожога манной кашей. По заявлению матери ребенка, келоид по форме точно воспроизводит прилипший кусок горячей каши. На рис. 12а и 12б показан случай образования келоидов после ожога плеча и предплечья горячим сиропом. По словам пострадавшей, во время взрыва котла с кипящим сиропом для варенья (на производстве) брызги сиропа попали ей на руки; в момент ожога она непроизвольно подняла руки кверху и попавший горячий сироп начал растекаться по коже. Конфигурация келоида запечатлела форму стекающей вязкой жидкости. Там, где масса горячего сиропа была больше и он дольше держался на одном месте, толщина келоида, как видно на рис. 12б, оказалась более массивной.
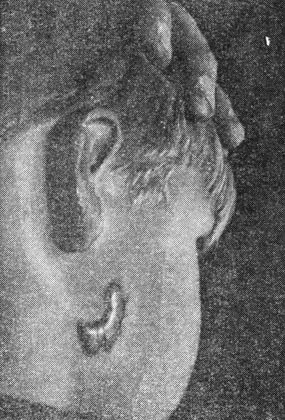
Рис. 11. Келоидный рубец на левой боковой поверхности шеи на месте ожога горячей манной кашей
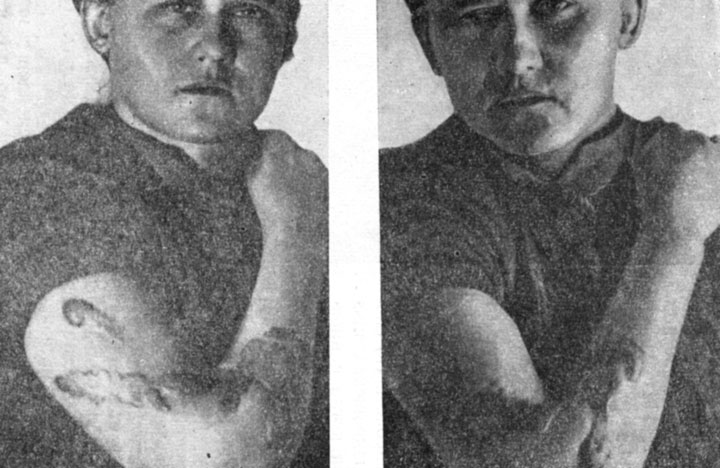
Рис. 12а, 12б. Келоиды на месте ожога кожи рук горячим сиропом, имеющие форму стекающей капли вязкой жидкости
Изучение гистологического строения келоидов в зависимости от времени их образования показало, что морфологическая картина форменных элементов келоидной ткани зависит не столько от давности образования келоида, сколько от индивидуальных особенностей организма к образованию фибропластических процессов. Так, в келоиде трехмесячной давности могут полностью отсутствовать эластические волокна и преобладать коллагенновые волокна, так что по гистологической картине его вполне можно отнести к старым келоидам.
Клинически молодые формы келоида (морфологически незрелые формы келоидной ткани) отличаются ярко-розовой окраской кожи (обилие сосудов), мягко-эластической консистенцией (преобладание форменных элементов соединительной ткани над коллагеновыми волокнами), наличием разнообразных субъективных ощущений со стороны келоида и повышенной чувствительностью при пальпации.
Старые келоиды (морфологически зрелые формы келоидной ткани) пальпаторно плотны. Плотная консистенция их связана с преобладанием коллагеновых пучков над эластическими волокнами и форменными элементами соединительной ткани.
Для сравнения можно указать, что модуль упругости коллагенового пучка находится в пределах 2650-8800 кг/см2, в то время как модуль упругости эластических волокон равен всего 3,8-6,3 кг/см2.
Пока остается неясным, почему в отдельных случаях травм ответная реакция организма выражается не в обычных местных регенеративных процессах или в процессах образования рубцовой ткани в количестве, необходимом для заполнения дефекта (плоский атрофический рубец), а происходит усиленное размножение адвентициальных клеток, которые являются источником всех встречающихся в келоиде форменных элементов. В литературе имеются указания на связь образования келоида с нарушениями в нервно-эндокринном аппарате в момент получения травмы. Однако нам еще не известны причины своеобразного действия ответных эфферентных импульсов нервнорецепторного аппарата кожи на местные трофические процессы в ткани, приводящие к образованию келоида.
Случаи обратного развития келоида без терапии крайне редки, поэтому не следует откладывать начало лечения.
Применяющиеся в настоящее время способы лечения келоидов можно разделить на медикаментозные, хирургические, физиотерапевтические и комбинированные.
Наиболее старым способом лечения келоидов было прикладывание примочек или пластырей из пепсина и соляной кислоты непосредственно на кожу келоида. С 1954 г. по этому способу применяется препарат "Ронидаза".
Ронидаза - белковый препарат (порошок светло-желтого цвета) из бычьих семенников.
Порошок насыпается на увлажненную кипяченой водой марлевую салфетку (3-4 слоя). Салфетка накладывается на пораженный участок, покрывается вощеной бумагой и фиксируется мягкой повязкой. Повязка с препаратом оставляется на 16-18 часов. Повязки делаются ежедневно до 20 дней, в зависимости от эффекта действия. При лечении ронидазой рекомендуется одновременно принимать витамины С и B1. Препарат противопоказан при злокачественных опухолях и туберкулезе.
Для лечения келоидов применялись инъекции тиозинамина, фибролизина и скипидара непосредственно в ткань келоида. С появлением метода тканевой терапии были предложены инъекции жидкости из стекловидных тел бычьих глаз. Стекловидное тело выпускается в ампулах. Для лечения келоидов применяются ежедневные подкожные инъекции стекловидного тела в течение месяца. После двухнедельного перерыва курс лечения повторяется.
По нашим наблюдениям, перечисленные методы лечения келоидов малоэффективны. Хороший терапевтический эффект получается иногда от применения подкожной оксигенотерапии.
Хирургическое лечение целесообразно применять только в отношении старых, морфологически зрелых келоидов, а также крупных келоидов. При этом хирургическое иссечение во избежание рецидива должно производиться обязательно с последующим профилактическим облучением послеоперационного шва сверхмягкими рентгеновыми лучами (лучами Букки).
Наибольшее практическое значение имеет физиотерапевтическое лечение. Некоторые авторы рекомендуют применение криотерапии. Однако мы не только не видели положительного эффекта от этого способа лечения, а, наоборот, неоднократно наблюдали случаи образования келоида от применения СО2 при терапии кожных заболеваний. Коагуляция келоидов токами д'Арсонваля или удаление их хирургической диатермией, как правило, приводит к рецидиву.
Не потерял практического интереса давно применяющийся метод лечения келоидов гальваническим током в виде ионофореза с различными солями. Так, мы наблюдали хорошие результаты три лечении морфологически незрелых форм келоида ионофорезом с солями йода или хлористой магнезии. Техника применения следующая. Активный электрод помещают на область кожи, занятой келоидом; подкладку его смачивают 2% раствором хлористой магнезии, электрод присоединяют к аноду (+). Подкладку индифферентного электрода, смоченную простой теплой водой, накладывают рядом с келоидом. Сила тока 5-6 mA, продолжительность сеанса 20 минут через день. Курс лечения 20 процедур.
Комбинированные методы физиотерапевтического лечения келоидов настолько разнообразны и многочисленны, что почти у каждого автора имеется свой метод. Практического интереса они не представляют, так как в большинстве случаев комбинированное лечение применяется при неудаче терапии одним каким-либо способом, что вынуждает автора переходить на другой вид лечения, иногда без учета особенностей данной келоидной ткани.
Наиболее современным способом лечения келоидов следует признать рентгенотерапию. Лучи рентгена обладают бионегативным действием на молодую ткань, угнетая жизнедеятельность клеток.
Лучистая энергия, поглощенная клетками, изменяет химическое соотношение водородных ионов в облученной ткани. Известно, что клетки теплокровных животных в период деления очень чувствительны к изменению внешней среды. Незначительное изменение рН в окружающей среде как в сторону кислотности - рН=6, так и в сторону щелочности - рН=8 приостанавливает деление клеток во всех фазах митотического состояния. В результате белкового распада клеток образуются биологически активные вещества (гистамин, ацетилхолин и др.), оказывающие влияние на общий обмен в организме.
Известно, что поглощение рентгеновых лучей тканью находится в прямой пропорциональной зависимости от длины волны лучей и порядкового номера химических элементов, входящих в состав ткани, т. е. с увеличением длины волны (мягкости лучей) и наличием в ткани элементов с повышенным атомным числом поглощаемость тканью лучей будет больше.
Так как в келоидной ткани содержание кальция обычно бывает больше, чем в нормальной мягкой ткани, то можно предположить, что келоидная ткань обладает большим коэффициентом поглощаемости рентгеновых лучей, чем нормальная ткань. Следовательно, применение мягких рентгеновых лучей при лечении морфологически незрелых (молодых) келоидов целесообразно. Облучение должно производиться наиболее длинноволновыми лучами; желательно сверхмягкими (лучами Букин) в целях использования свойства келоидной ткани усиленно поглощать этот вид лучистой энергии. При отсутствии аппарата Букки молодые келоиды (морфологически незрелые формы) можно облучать мягкими рентгеновыми лучами.
|
ПОИСК:
|
© KOSMETOLOGAM.RU, 2010-2020
При использовании материалов сайта активная ссылка обязательна:
http://kosmetologam.ru/ 'Косметология, грим и макияж'
При использовании материалов сайта активная ссылка обязательна:
http://kosmetologam.ru/ 'Косметология, грим и макияж'