
Физические методы лечения при заболеваниях и косметических недостатках кожи
При заболеваниях и косметических недостатках кожи широко применяют электролечение (гальванизация, дарсонвализация, диатермия, УВЧ), светолечение (ультрафиолетовое облучение), водолечение (орошение ионизированным паром, парафиновые аппликации, компрессы, местные паровые ванны для лица). Действие физических факторов при кожных косметических заболеваниях направлено на улучшение кровоснабжения. Ультрафиолетовые лучи в субэритемных дозах улучшают эпителизацию, а в эритемных дозах могут вызвать отшелушивающее действие. При различных инфильтратах, рубцовых изменениях кожи тепло, вода, УФ-лучи, электрофорез обладают рассасывающим действием.
СВЕТОЛЕЧЕНИЕ. Показания: юношеские, папулезные и пустулезные угри, особенно в области спины. Фурункулы, гидрадениты, осложнения после косметических операций в виде воспалений, нагноений. При светолечении используют ртутно-кварцевые лампы и лампы накаливания. Ртутно-кварцевые лампы излучают преимущественно ультрафиолетовые лучи, а лампы накаливания - инфракрасные. Перед началом лечения ртутно-кварцевой лампой определяют биодозу посредством биодозиметра. Биодозиметр - металлическая пластинка с 6 окошечками размером 2x0,5 см каждое, которые закрывают металлической пластинкой. Обычно биодозу определяют на боковой поверхности живота, при этом все тело пациента закрывают простыней от воздействия ультрафиолетовых лучей. Ртутно-кварцевую лампу включают за 15 мин до определения биодозы. Горелку устанавливают на расстоянии 50 см от облучаемого участка, на котором закрепляют биодозиметр. После этого начинают перемещать задвижку биодозиметра, открывая поочередно отверстия и облучая каждый участок в течение 1 мин. Таким образом, первый участок будет облучен за 6 мин, а последний (шестой) - за 1 мин. Биодозу учитывают спустя 24 ч.
Покраснение при данных условиях облучения принимают за биодозу для данного больного. Например, если эритема отчетлива на 4-м окошечке, то биодоза для этого больного равняется 3 мин. При угрях, фурункулах, гидраденитах ультрафиолетовые облучения начинают с 2-3 биодоз и постепенно увеличивают их число до 5-6. Общее количество процедур - 10-15 с перерывами между процедурами 3-4 дня. Пациента необходимо предупредить, что на местах облучения эритемной дозой может появиться воспалительная реакция.
ЭЛЕКТРОЛЕЧЕНИЕ. В косметологии применяют различные методы электролечения, в том числе гальванизацию, дарсонвализацию, диатермию, электрофорез, импульсное электрическое поле УВЧ, токи Бернара, ультразвук. Наиболее распространенным методом электролечения в косметологии является электрофорез.
Электрофорез сочетает действие гальванизации с действием вводимых ионов лекарственных веществ. Электрофорез с йодом, ихтиолом, новокаином, лидазой, витаминами, гормонами широко используется при угрях, рубцах, воспалительных инфильтратах, гипертрихозе (как депиляторий), старческих и юношеских бородавках.
Методика электрофореза обычная. В косметологии чаще производится на лице. В этих случаях трехлопастный электрод (полумаска или маска Бергонье) помещают на лице так, чтобы лопасти плотно прилегали ко лбу, щекам, подбородку. Второй электрод, площадью 300 см2, помещают в межлопаточной области или, при использовании полумаски, на противоположном плече. Сила тока при данной процедуре 5-10 мА, продолжительность процедуры 20-30 мин.
Дарсонвализация (рис. 37) наиболее часто применяется при косметических процедурах - чистке лица при угревой сыпи, массаже лица при увядающей коже, массаже кожи волосистой части головы. При дарсонвализации применяют импульсный ток высокой частоты (150-200 KHZ) И высокого напряжения (от 10 до 100 KV). В косметологии чаще пользуются местной дарсонвализацией, применяя для этого стеклянный вакуумный электрод гребешковой или круглой формы.
Рис. 37. Аппарат Д'Арсонваля
Стеклянные электроды перед употреблением протирают спиртом. Устанавливают электрод на кожу при выключенном аппарате. После включения аппарата регулятором мощности устанавливают интенсивность тока до ощущения покалывания. Электрод все время перемещают по участку кожи, посыпанной тальком, не отрывая его от поверхности. Продолжительность процедуры на лице 3-5 мин. По окончании процедуры сначала выключают аппарат, а затем удаляют с кожи электрод. Пациенту запрещается касаться токонесущего провода аппарата.
При местном воздействии током Д'Арсонваля происходит раздражение рецепторов, особенно вегетативных волокон, что приводит к усилению кровоснабжения тканей. При массаже кожи волосистой части головы дарсонвализацию проводят гребешковым электродом в течение 8-10 мин.
Диатермия. Сущность диатермии сводится к глубокому прогреванию тканей. Процедура широко используется при лечении подострых и хронических воспалений внутренних органов и тканей. В косметологии диатермию как тепловую процедуру применяют не часто. Ее назначают в основном при круговидном или преждевременном выпадении волос наряду с другими общими и местными методами лечения. При указанных заболеваниях диатермию применяют на область шейных симптоматических узлов. Электроды размером 5x8 см размещают на шее вдоль грудино-ключично-сосцевидных мышц. Эти два электрода соединяют с одним зажимом аппарата с помощью сдвоенного провода. Третий электрод помещают на задней поверхности шеи. Размер его 80 см2. Сила тока равна 0,5-0,8 мА, продолжительность 15-20 мин, лечение назначают через день или ежедневно до 20 процедур. Рекомендуют 2-3 курса с перерывами между ними до 1-2 мес. При успехе рост волос наступает спустя 3-6 мес по окончании лечения.
Диатермокоагуляцию широко применяют при лечении угрей, телеангиэктазий, розацеа, удалении доброкачественных новообразований (невусов, бородавок, папиллом, ангиом, рубцов, атером). При этом используют электроды в виде игл различного сечения, ножей, лопаточек, петель, крючков и т. д.
В зависимости от величины и формы подлежащего коагуляции элемента выбирают соответствующий электрод. Данную процедуру выполняет врач, ассистирует медицинская сестра.
После подготовки операционного поля, обработки рук врача и электродов приступают к коагулированию. Сила тока при этом не должна превышать 2-3 мА. При включении аппарата ткань коагулируют до серовато-грязного, иногда до черного цвета. Появившуюся некротическую корочку иссекают маленькими хирургическими ножницами. После иссечения выравнивают несколько выступающие края коагулированного участка, сглаживая их до уровня здоровой кожи. Раневую поверхность участка, которая в результате прижигающего действия электрического тока оказывается покрытой тонкой некротической корочкой, смазывают 5% раствором перманганата калия и оставляют открытой. Заживление происходит под корочкой, которая держится 10-12 дней; корочку не рекомендуется мочить и снимать.
После самопроизвольного отторжения корочки образуется очень тонкий, едва заметный атрофический рубец.
Проведение диатермокоагуляции в зависимости от вида новообразования имеет свои особенности. Так, при папилломах, бородавках и различных формах родинок, пигментированных и непигментированных, плоских или выступающих над поверхностью кожи, сосудистых, бородавчатых или в виде отдельных сосочков применяют диатермокоагуляцию с помощью указанных электродов. При сосудистых пятнах, атеромах, ксантелазмах и оспенных рубцах метод диатермокоагуляции несколько иной. Он сводится к следующему: под местной анестезией 0,5% раствором новокаина тупым электродом, прямым или в виде крючка, снимают круговыми движениями эпидермис. После этого легкими штриховыми движениями прижигают сосуды на кровоточащей поверхности до небольшого побледнения. Раневую поверхность обрабатывают 2-3 раза 5% раствором перманганата калия. Образовавшаяся корочка держится 8-10 дней; после ее отторжения наблюдается полная эпителизация ткани или легкий, едва заметный рубец. Пятно, как правило, бледнеет, но полностью не исчезает и требует повторного вмешательства через 3-4 мес.
При плоских сосудистых пятнах лучше применять так называемую точечную коагуляцию, В этом случае пользуются волосковым электродом. Быстрыми движениями производят точечное введение металлического волоска на глубину около 1 мм в кожу по всей поверхности пятна. Поверхность после коагуляции можно также обработать 5% раствором перманганата калия или припудрить белым стрептоцидом.
Метод диатермокоагуляции при звездчатой ангиоме сводится к точечному прижиганию центрального красного участка и отдельных более выраженных ответвлений.
Диатермокоагуляцию используют также как метод эпиляции волос у женщин, страдающих гипертрихозом.
Электрическое поле ультравысокой частоты (УВЧ). УВЧ вызывает процесс теплообразования и применяется при различных заболеваниях нервной (невралгии, невриты, радикулиты и др.) и сосудистой систем (ангиоспазмы, облитерирующий эндартериит). Наиболее часто УВЧ применяют, при воспалительных процессах, особенно при фурункулах, карбункулах, гидроаденитах, панарициях, флегмонах. Электрическое поле УВЧ оказывает влияние на нервную и сосудистую системы, усиливает фагоцитарную активность, что лежит в основе его противовоспалительного действия.
В косметологии используется переносный аппарат УВЧ мощностью 80 Вт. Электроды могут располагаться как поперечно, так и продольно по отношению к пораженному участку, но всегда по возможности параллельно поверхности тела. Размер электрода выбирают в зависимости от величины очага поражения.
При воспалительных и гнойных процессах кожи продолжительность процедуры УВЧ от 5 до 15 мин ежедневно или через день, на курс от 2 до 10-15 процедур.
Противопоказания - гипертоническая болезнь.
ВОДО-ТЕПЛОЛЕЧЕНИЕ. Паровая ванночка для лица, пульверизация распыленным паром, компрессы сопровождают многие косметические процедуры (чистки кожи лица, массаж и др.). Кроме того, в косметологии широко применяют маски с чистым парафином. В основе водных процедур лежит температурное, механическое и химическое раздражение.
Воду применяют различной температуры. Вода 20° и ниже считается холодной, до 33° - прохладной; вода температуры тела (34-36°) является индифферентной для организма, теплая (37-40°) - считается горячей. Кроме температурного фактора, при водолечении играет немалую роль и давление, под которым применяют воду. Местные водные процедуры на лице способствуют очищению кожи, улучшению всасывания биологически активных веществ, входящих в косметические средства (кремы, лосьоны). Местная паровая ванночка для лица представляет аппарат для обработки кожи лица паром (рис. 38). Аппарат состоит из парообразовательного бачка с трубчатым нагревателем и термоограничителем. Пар из закрытого бачка по паропроводу поступает в пластмассовый колпак. Здесь пар конденсируется на внутренней поверхности и вода стекает в желоб основания колпака, откуда сливается в бачок. Необходимо ежедневно протирать все наружные части аппарата и внутреннюю поверхность колпака мягкой фланелевой салфеткой, смоченной в чистой теплой воде.
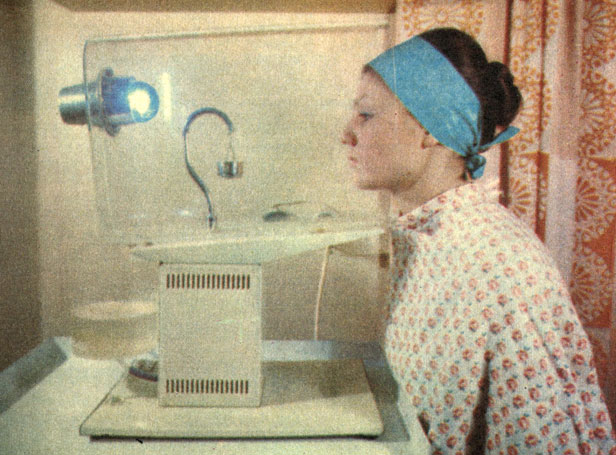
Рис. 38. Паровая ванночка для лица (Венгрия, фирма 'Медикор')
Категорически запрещается для чистки аппарата пользоваться спиртом или спиртовыми растворами. Парообразовательный бачок 1 раз в неделю прополаскивают горячей водой или заполняют дистиллированной водой. Для удаления образовавшихся кальциевых солей применяют 10% раствор каустической соды 1-2 раза в год в зависимости от жесткости воды. Паровую ванночку применяют в течение 8-10 мин с целью размягчения рогового слоя эпидермиса или для более легкого его снятия при чистке лица, массаже, отшелушивающих кожу процедурах.
Применение контрастных компрессов имеет целью стимулировать вазомоторную реакцию, что особенно полезно при увядающей коже. Пульверизация кожи лица водой или отварами из лечебных трав разной температуры также применяется для стимуляции вазомоторной реакции.
Парафиновые маски применяют с целью рассасывания инфильтратов после угрей, свежих рубцов, для улучшения питания при увядающей коже лица, выпадении волос (см. Косметическая хирургия).
ЧИСТКА ЛИЦА - распространенная косметическая процедура, проводимая с гигиенической и лечебной целью.
Показания: все формы угревой сыпи - милиумы, комедоны, пустулезные, сливные угри.
Противопоказания: 1) гнойничковые заболевания кожи (импетиго, сикоз, фурункулы и т. п.); 2) кожные заболевания лица (экзема, герпес, розацеа и т. п.); 3) тяжелые соматические заболевания (гипертоническая болезнь, бронхиальная астма и др.).
Чистка лица - комплексная процедура, состоящая из тепловых воздействий и механического очищения кожи.
Техника процедуры. Массажистка моет руки теплой водой с мылом. На пациента надевают пеньюар, волосы убирают под косынку. Кожу лица очищают соответствующим для кожи лосьоном, при резком загрязнении лицо моют водой с камфорным косметическим мылом. Рецепт мыла: мыльная стружка- 15 г, вода - 65 мл, 10% нашатырный спирт - 6,3 мл, камфорный спирт - 6 мл, пергидроль - 7 г. После умывания лица применяют паровую ванну (8-10 мин), или парафиновую маску, или горячий компресс (8-10 мин).
Непосредственно перед чисткой лица массажистка повторно тщательно моет руки теплой водой с мылом и щеткой, протирает их спиртом.
В стерильный лоточек ставят две стерильные чашечки, одну с раствором перекиси водорода для протирания кожи лица, другую - с 3% раствором борной кислоты для промывания инструмента, стерильные марлевые салфетки, ватные шарики и инструменты - иглу Видаля, угревыдавливатель, зажим Пеана или Кохера.
После паровой ванны кожу лица осушивают салфеткой и ватным тампоном, смоченным 3% перекисью водорода, увлажняют кожу лица. Угре- вылавливателем легкими поглаживающими движениями снимают налет жира и роговые чешуйки. При наличии воспаленных акне эту процедуру можно проводить только на тех участках, где нет высыпаний. На щеках ложечку ведут в направлении к носу, на крыльях носа - от их основания к спинке носа, на лбу - снизу вверх, в области подбородка - от его нижнего края к центру.
При удалении комедонов угревыдавливатель располагают перпендикулярно к поверхности кожи, так чтобы угорь находился в центре отверстия. При сильном надавливании угорь выходит из фолликулярной воронки. Затем приступают к механическому удалению наиболее крупных угрей. Для этого указательные пальцы обертывают стерильными марлевыми салфетками, кожу вокруг угря сначала несколько растягивают и быстро сдавливают боковыми поверхностями указательных пальцев у основания сальной железы таким образом, чтобы сальная пробка вышла по ходу выводного протока. Если комедоны удаляются с трудом, необходимо расширить фолликулярную воронку специальной иглой Видаля, а при ее отсутствии обычной иглой от шприца.
По окончании процедуры кожу лица протирают 2% салициловым спиртом и проводят дарсонвализацию в течение 3-5 мин, после чего накладывают подсушивающую маску согласно назначению врача. При множественных угрях не рекомендуется удалять их за один сеанс, процедуру повторяют, но не более 2-3 раз в неделю. Во время чистки также удаляют и белые угри. В этих случаях прокол делают параллельно коже и легким нажимом удаляют затвердевший комочек сала.
При наличии пустулезных элементов их вскрывают иглой, содержимое удаляют марлевыми салфетками до появления сукровицы. Смазывают каждый элемент - 5-10% раствором салицилового спирта, жидкостью Кастеллани без фуксина (спирт 90%-10 мл, карболовая кислота - 5 г, борная кислота - 1 г, ацетон - 5 мл, резорцин - 10 г, дистиллированная вода - 100 мл) и прижигают их искрой Д'Арсонваля.
Гигиеническую чистку лица при нормальной и сухой коже проводят так же, как и при жирной; на кожу век накладывают питательный крем, на загрязненные участки - камфорное мыло. По окончании процедуры кожу протирают лосьоном, проводят дарсонвализацию в течение 1-2 мин. Пациент во время чистки находится в косметическом кресле в положении лежа.
Электрокоагуляция - прижигание тканей с лечебной целью электрическим током. Производится при помощи специальных аппаратов постоянного и переменного тока. Применяют электроды различной величины и формы (прямые, изогнутые петли, лопатки, шарики). Электрокоагуляцию постоянным током - гальванокаустику - применяют при сглаживании, удалении рубцов после перенесенной натуральной оспы, скрофулодермы, пендинской язвы, угревой сыпи, травм и пр. с обязательной местной анестезией. Коагуляцию тканей током высокой частоты (1000-1500 мГц) производят диатермическими аппаратами (портативными и стационарными), токами Д'Арсонваля, УВЧ, аппаратами "Бревифлюкс" (рис. 39) и др. Метод основан на нагреве тканей до температуры, при которой происходит необратимое свертывание белков тканей. Коагуляция наступает при температуре 60-80°.

Рис. 39. Аппарат для электроэпиляции ('Бревифлюкс', Венгрия)
Диатермокоагуляция - бескровный оперативный метод, так как под влиянием высокой температуры происходит коагуляция всех слоев сосудистой стенки, свертывание крови, тромбирование, что предотвращает кровотечение и распространение инфекции. Прижигание нервных окончаний делает вмешательство малоболезненным и устраняет послеоперационные боли.
При наиболее принятой биполярной методике (больного присоединяют к обоим полюсам генератора) пассивным электродом является свинцовая пластинка размером 20x30 см2 в плотном фланелевом чехле, которую подкладывают под спину больного, удобно лежащего в раскладном кресле. Активные электроды различной величины и формы (иглы, скальпели, волосковые наконечники, крючки, петли) фиксируют в изолирующей ручке. Для включения аппарата пользуются ножной педалью.
После обработки кожи спиртом и полного его испарения (опасность воспламенения) активный электрод плотно, но без нажима прикладывают к удаляемому элементу и включают ток. При коагуляции токами высокой частоты (при диатермокоагуляции) тепло возникает не в электроде (как при гальванокаустике), а в тканях, которые постепенно белеют, сжимаются, теряют свою структуру, обугливаются. Диатермокоагуляция широко применяется в косметологии при лечении угревой сыпи (нагноившиеся угри), розовых угрей, розацеа, телеангиэктазий, для удаления различных доброкачественных новообразований кожи, пиогенной гранулемы, бородавок, сенильных кератозов, татуировки и т. д.
Диатермокоагуляция различных элементов имеет ряд особенностей, однако есть общие правила, которых следует придерживаться. Нельзя применять большую силу тока, которая, вызывая обугливание элемента, затрудняет коагуляцию и приводит к образованию рубца. Для более глубокой коагуляции увеличивают не силу тока, а время его воздействия; исключение составляют сосудистые образования: кавернозная гемангиома, ботриомикома, при коагуляции которых необходимо применение тока большей силы, чтобы предупредить возможное кровотечение.
При удалении новообразований на "ножке" (папилломы, фибромы) вначале коагулируют "ножку", затем элемент срезают ножницами и основание его снова коагулируют меньшей силой тока.
Элементы, расположенные на широком основании или непосредственно исходящие из кожи, для получения лучшего косметического эффекта целесообразнее коагулировать послойно, удаляя при этом некротические массы, подравнивая края электродом, ножницами, тупым скальпелем под уровень окружающей кожи. Поверхность скоагулированного участка обрабатывают 5% раствором перманганата калия, реже бриллиантовым зеленым. Коагуляцию проводят под местным обезболиванием 0,5% раствором новокаина. Заживление происходит в течение 8-10 дней. При этом кожу вокруг оперированной области необходимо протирать спиртом, одеколоном, а образовавшуюся корочку в течение 3-4 дней смазывать 5% раствором перманганата калия, жидкостью Кастеллани (без фуксина), Новикова. Плотная сухая корка обеспечивает хорошую эпителизацию и гарантирует от присоединения вторичной инфекции. Через 10-12 дней корочка самопроизвольно отпадает и на месте бывшего элемента остается гладкое розовое пятно, которое со временем приобретает цвет нормальной кожи. Если после отторжения корки остается возвышение или углубление с неровными кратерообразными краями, следует повторить коагуляцию краев или остатков элемента через 2-3 мес. Повторная электрокоагуляция нередко приводит к образованию келоидного рубца, поэтому ее необходимо проводить очень тщательно.
Для коагуляции на аппарате "Бревифлюкс" второго полюса не требуется, коагуляцию проводят монополярно.
ЭЛЕКТРОЭПИЛЯЦИЯ - удаление волос специальными электроаппаратами.
Показания к электроэпиляции: гирсутизм; у мужчин - при так называемых "вросших волосах", при избыточном росте волос на скулах.
Противопоказания: сердечно-сосудистая недостаточность, гипертоническая болезнь II-III стадии, беременность (вторая половина), острые инфекционные и паразитарные заболевания кожи с локализацией в области предполагаемой эпиляции.
Аппарат для эпиляции волос ЭПВ-1 представляет собой источник гальванического тока. Эпиляция волос основана на пропускании постоянного тока с помощью 10 игл через толщу кожи к волосяным фолликулам. Механизм действия основан на электролизе тканевой жидкости; в результате соприкосновения электродов с тканями кожи образуется свободная щелочь, которая оказывает разрушающее действие на волосяной сосочек. Выделяющийся в виде пены из отверстия волосяного фолликула водород указывает на наступившую реакцию, степень которой прямо пропорциональна силе тока и времени прохождения его через ткани.
Перед пуском в эксплуатацию вновь полученного аппарата необходимо:
1) вынуть электродержатель с проводами из отсека в задней стенке аппарата, установить его с помощью стойки в кронштейн и закрепить винтом. Ручку-подставку повернуть под аппарат до упора в ограничители и зафиксировать ее положение винтами;
2) ввинтить 10 игл в иглодержатели;
3) проверить соответствие положения предохранителя напряжению питающей сети. Предохранитель на 0,5 А - напряжение сети 127 В; на 0,25 А - напряжение сети 220 В*;
* (Аппарат, выпускаемый заводом, подготовлен к включению на 220 В.)
4) поставить выключатель сети в положение "Сеть", а ручку регулировки тока пациента - в положение "0";
5) активный провод, штеккерный конец которого находится в задней стенке аппарата, продеть через отверстие в тоновой стенке аппарата. После этого штеккер активного провода воткнуть в клемму на планке электродержателя;
6) вставить сетевую вилку в розетку питающей сети;
7) провод с пассивным электродом вставить в клемму "+";
8) соединить земляную клемму на лицевой панели аппарата с помощью кабеля заземления и струбцины с контуром заземления.
Работа с аппаратом:
1) перед проведением процедуры убедиться, что регулятор "тока пациента" находится в положении "0";
2) посадить пациента в удобное для проведения процедуры положение;
3) опустить пассивный электрод в банку с физиологическим раствором. Пациент должен опустить в банку пальцы руки и не вынимать их на протяжении процедуры;
4) перевести выключатель сети в положение "вкл";
5) ввести иглы в фолликулы, натянув провода грузиками;
6) поворотом ручки часов по часовой стрелке установить необходимое время;
7) ручкой "ток пациента" установить необходимую силу тока, величину которой контролировать по шкале миллиамперметра;
8) время сеанса эпиляции устанавливают по часам с сигнализацией звонком; если процедура продолжается, можно, поворачивая ручку по часовой стрелке, снова установить время;
9) после окончания процедуры вывести потенциометр "Ток пациента" до положения "0" и выключить аппарат;
10) если при работе с аппаратом загорится красная сигнальная лампа, указывающая на неисправность, необходимо выключить аппарат. Повторное включение возможно после выяснения причины и устранения неисправности.
Эпилятор находится справа от пациента; во избежание утомления глаз он должен работать с бинокулярной лупой. Рабочее место должно быть хорошо освещено (рефлектор 100 Вт). Эпилятор, вымыв руки, тщательно протирает 70% спиртом все иглы и участок, подлежащий эпиляции. Предварительное поглаживание и легкое растирание кожи эпилируемого участка способствуют выпрямлению волоса и расширению устья фолликула, что облегчает введение иглы.
Левой рукой эпилятор фиксирует кожу, а тремя пальцами правой руки последовательно вводит все иглы легким вращательным движением под таким же углом наклона, как растет волос, до дна фолликула на глубину от 4,5 до 7 мм в зависимости от локализации и толщины волоса. Попадание иглы в волосяной сосочек сопровождается ощущением легкого препятствия. После этого включают ток и, постепенно его усиливая, доводят до 3-4 и иногда до 5 мА. Пузырьки (водород) вокруг стержня удаляемого волоса в виде беловатой пены указывают на окончание эпиляции. После этого удаляют иглу. В результате электролиза волос без усилия вынимается пинцетом. Если же свободное удаление волоса невозможно, то это свидетельствует либо о неправильном введении иглы, либо о недостаточной силе тока. Отсутствие пузырьков также указывает на то, что игла находится вне фолликула, тогда необходимо повторно ввести иглу в фолликул. Освободившиеся иглы, не выключая аппарата, тут же вводят в соседние фолликулы. Иглы надо вводить на расстоянии 2-3 мм одну от другой. Введение иглы на более близком расстоянии может вызвать местную реакцию (красноту, боль, отечность кожи). По окончании сеанса иглы вынимают одну за другой; силу тока постепенно уменьшают. Аппарат выключают, когда последняя игла еще находится в фолликуле. Если не соблюдать этого правила, то извлечение последней иглы будет очень болезненно.
При эпиляции волос на верхней губе следует применять ток на больше 2,5 мА. На этом участке за один сеанс допускается удаление не более 10-15 волос с каждой стороны.
В области подбородка и щек можно применять силу тока 3-4 мА, на конечностях - по 5 мА. В случаях повышенной чувствительности к току следует пользоваться меньшей силой тока, но увеличить экспозицию эпиляции каждого волоса.
Для получения терапевтического эффекта следует строго следить за силой тока и продолжительностью его действия. Передозировка может вызвать на местах электролиза появление атрофических рубчиков, при недостаточной силе тока - возникновение рецидивов.
В настоящее время для эпиляции применяют более эффективный коротковолновый аппарат "Бревифлюкс".
Аппарат униполярный, индифферентного электрода не требуется; работает от сети напряжением 110-127 и 220 В, частотой 50-60 Гц. Прибор должен быть заземлен. Высокочастотная выходная мощность 3 Вт. В гнездо аппарата на передней стенке с обозначением "Эпиляция" вставляют ручку на длинном шнуре с электродом в виде очень тонкой иглы (волосковый электрод). Толстая игла сдавливает устье волосяного фолликула и может привести к ожогам и появлению рубчиков. Иглу вводят в фолликул при выключенном аппарате по оси волоса до луковицы, дно луковицы определяется ощущением препятствия, после чего включают ток нажатием педали. Экспозиция меняется в зависимости от толщины волоса, но не превышает 2-3 с. Выключив ток, эпилятор вынимает иглу, а затем пинцетом без всякого усилия удаляет волос.
На передней стенке аппарата расположен диск со шкалой, указывающей на относительную регулировку. При эпиляции не следует превышать силу тока, дозированную 3-5 делениями шкалы.
Длительность и частота сеансов различны и зависят от расположения эпилируемого участка, толщины волос, от индивидуальной переносимости тока. Наиболее чувствительна кожа над верхней губой и на нижней части подбородка. На этих участках длительность процедуры не должна превышать 10-15 мин. В области подбородка, щек, предплечья, бедер, голени продолжительность эпиляции может быть до 30 мин. Более длительная эпиляция утомительна для больного и для эпилятора.
После окончания процедуры кожу эпилированного участка протирают спиртом, припудривают тальком. После процедуры больному 1-2 дня запрещают умываться; рекомендуют протирать лицо соответствующим состоянию кожи лосьоном. После эпиляции на коже появляются краснота, отечность, небольшая припухлость, образуются корочки, которые держатся несколько дней. При жирной себорее лица, склонной к появлению угревых высыпаний, следует дополнительно назначать 2% борно-резорциновый или 2% левомицетиновый спирт.
При эпиляции, проводимой с допустимой силой тока и экспозицией, как правило, рубцовых изменений не появляется. Но у некоторых женщин с нежной кожей и обильным количеством волос возникают мельчайшие атрофические рубчики, которые с течением времени сглаживаются. В редких случаях появляются мелкие келоидные рубчики, лечение которых проводят по общепринятой методике.
При эпиляции летом у брюнеток следует опасаться появления пигментных пятен.
Электроэпиляцию проводят циклично: больному с большой волосатостью первый сеанс назначают в течение 10-15 мин для определения индивидуальной переносимости тока, а затем процедуры увеличивают до 30 мин и проводят ежедневно или через день до полного удаления волос.
Регенерация волос наступает в среднем через 21 день, поэтому повторные сеансы назначают через 3 нед.
Со временем регенерирующая способность волос уменьшается, волосяные фолликулы атрофируются. Вновь вырастающих волос становится все меньше, волосы тоньше. Поэтому количество процедур и время эпиляции уменьшаются. Повторные сеансы проводят 1 раз в 2-3 мес и реже. В том случае, когда рост волос ограниченный и удаление волос возможно за один сеанс, электроэпиляцию проводят в начале курса лечения один раз в 3-4 нед, а затем интервалы между процедурами увеличивают до 3-4 мес. Длительность лечения зависит от степени волосатости, регулярного лечения, индивидуальной переносимости тока, правильной техники и методики проведения процедур.
|
ПОИСК:
|
© KOSMETOLOGAM.RU, 2010-2020
При использовании материалов сайта активная ссылка обязательна:
http://kosmetologam.ru/ 'Косметология, грим и макияж'
При использовании материалов сайта активная ссылка обязательна:
http://kosmetologam.ru/ 'Косметология, грим и макияж'